Leseprobe
2 Das Münchhausen-by-proxy-Syndrom als subtile Form der Kindesmisshandlung
2.1 Historischer Abriss und Etymologie
2.3 Klassifikation nach ICD-10-GM und DSM-5
3 Manifestation psychischer Störungen in Kindesmisshandlungen nach dem Münchhausen-by-proxy-Syndrom
3.1 Warnhinweise und charakteristische Merkmale
3.1.4 Symptomatik, Manipulationsstrategien und Taten
3.2 Ursachen der Kindesmisshandlung und Motivationslagen der Täterinnen
3.3 Entlarvung der Täterinnen als interdisziplinäre Herausforderung
3.4 Auswirkungen und Folgen für die Involvierten
3.4.1 Opfer
3.4.2 Täterinnen
3.4.3 Soziales Umfeld, Gesellschaft und zentrale Akteure im Kinderschutz
4 Schuldunfähigkeit aufgrund des Münchhausen-by-proxy-Syndroms – eine kritische Auseinandersetzung
5 Schlussbetrachtung
5.1 Sachliche Zusammenfassung
5.2 Persönliches Resümee
6 Literaturverzeichnis
Abbildungsverzeichnis
Abbildung 1: Unterteilung in drei Täterinnen-Subtypen
Abbildung 2: Stufen artifizieller Fabrikation nach Schweregraden
Tabellenverzeichnis
Tabelle 1: Merkmale des Münchhausen-by-proxy-Syndroms
Tabelle 3: Warnhinweise auf das Vorliegen eines Münchhausen-by-proxy-Syndroms
Tabelle 4: Gedächtnisstütze zur frühzeitigen Erkennung des Münchhausen-by-proxy-Syndroms: Kinder
Tabelle 5: Komorbidität des Münchhausen-by-proxy-Syndroms mit spezifischen Persönlickeitsstörungen
Tabelle 6: Begünstigende Faktoren zur Persistenz des Münchhausen-by-proxy-Syndroms
1 Hinführung zur Thematik
„Kinder haben ein Recht auf gewaltfreie Erziehung. Körperliche Bestrafungen, seelische Verletzungen und andere entwürdigende Maßnahmen sind unzulässig.“[1]
Ein Blick in amtliche Statistiken wie die sog. Polizeiliche Kriminalstatistik (PKS) des Bundeskriminalamts (BKA)[2] und die hiesige Medienlandschaft beweist jedoch, dass dieses Recht nicht von allen Kindern[3] wahrgenommen werden kann.[4] So wurden laut PKS 2014 im Verlauf des Jahres 136 Kinder[5] in der Bundesrepublik Opfer von versuchtem und vollendetem Mord und Totschlag. Hierbei stellen diese „Todesfälle […] jedoch nur die Spitze des Eisbergs alltäglicher Gewalt gegen Kinder“[6] dar. Denn darüber hinaus offenbart die PKS 2014, dass 14.168 Kinder[7] Opfer sexuellen Missbrauchs nach §§ 176, 176a, 176b[8] Strafgesetzbuch (StGB)[9] sowie 4.233 Kinder[10] Opfer von Kindesmisshandlung nach § 225 StGB[11] wurden.
Obwohl die PKS sicherlich Aufschluss über Kriminalität in der Bundesrepublik geben kann, ist jedoch zu betonen, dass sie gleichzeitig nicht zu unterschätzende Fehlerquellen birgt.[12] Besonders die Tatsache, dass es der PKS aufgrund fehlender statistischer Daten lediglich gelingt, das sog. Hellfeld – demnach der Polizei bekannt gewordene Kriminalität – und nicht das sog. Dunkelfeld – der Polizei nicht bekannt gewordene Kriminalität – zu erfassen, ist anzuführen.[13] Allerdings erhalten gerade diese fehlenden statistischen Angaben zum Dunkelfeld angesichts der Thematik Kindesmisshandlung eine nicht zu vernachlässigende Relevanz, zumal unzählige Delikte schlichtweg nicht zur Anzeige gebracht werden oder unentdeckt bleiben.[14]
Doch obwohl stets auf ein weitläufiges Dunkelfeld im Zusammenhang mit der Gewalt gegen Kinder verwiesen wird,[15] ist „[d]ie Datenlage zu Kindesmisshandlungen […] in Deutschland unzureichend“[16] und „äußerst lückenhaft, da keine systematische Erfassung erfolgt“[17]. So fehlen in Deutschland aktuell verlässliche und seriöse Daten zu tatsächlichen Zahlen von Kindesvernachlässigung, Kindesmisshandlung, Kindesmissbrauch[18] sowie Kindstötung[19]. Demzufolge lassen sich in der Literatur erhebliche Schwankungen, die sich zwischen skandalisierenden und bagatellisierenden Spekulationen bewegen,[20] in den Angaben zur Frequenz von Kindesmisshandlung in der Bundesrepublik verzeichnen.[21] Zahlreiche Quellen vermuten zwischen 20.000 und 100.000 jährliche Fälle von Gewalthandlungen gegen Kinder in Deutschland,[22] „wobei in einigen Quellen sogar von Millionen gesprochen wird“[23].
Die Ursachen für dieses undurchsichtige Dunkelfeldspektrum sind sowohl auf individueller als auch auf kollektiver Ebene zu suchen. Wird davon ausgegangen, dass zwischen dem kindlichen Opfer und der verursachenden Person ein Verwandtschaftsverhältnis besteht, handelt es sich folglich um ein interfamiliäres Verhältnis, bei dem generell weder ein Problembewusstsein noch unabhängige Zeugen vorhanden sind.[24] Aber auch die Abhängigkeit des Kindes von den Kindesschädigern in vergleichbaren Konstellationen, das mangelnde Problembewusstsein bei Zeugen und behandelnden Ärzten sowie die möglichen Fehldeutungen von Verletzungen als Unfallfolge können zu einem Anstieg der Dunkelziffer führen.[25] Allerdings erscheint die Tatsache, dass in der Bundesrepublik – im Gegensatz zu anderen westlichen Staaten wie den USA und Großbritannien – bislang eine einheitlich gesetzlich geregelte Melde- bzw. Anzeigepflicht bei Verdacht auf eine kindeswohlgefährdende Situation fehlt, als wahrscheinlichstes Hindernis bei der Erhellung des Dunkelfeldes.[26] Denn trotz des Verbotes entwürdigender Erziehungsmaßnahmen im Jahr 2000[27] und der hiermit verbundenen Änderung bzw. Erlassung zentraler Gesetze zum Kindesschutz und Kindeswohl[28] wurde bislang keine Anzeigepflicht bei Verdacht auf Kindesmisshandlung auf Bundesebene entsprechend § 138 StGB[29] eingeführt.[30]
Dennoch erfolgten nach langjährigem Engagement Kinderschutzbeauftragter in den vergangenen Jahren wesentliche rechtliche Änderungen, die zwangsläufig zu einer höheren Rechtssicherheit für zentrale Akteure im Kinderschutz beitragen.[31] Denn obwohl es Trägern von Berufsgeheimnissen grundsätzlich gesetzlich untersagt ist, ihre in § 203 StGB[32] geregelte Schweigepflicht zu verletzen, dürfen zentrale Akteure im Kinderschutz – wie Ärzte und Sozialpädagogen – laut einer Befugnisnorm des im Jahre 2012 erlassenen Bundeskinderschutzgesetzes (BKiSchG)[33] bei einem Verdacht auf eine kindeswohlgefährdende Situation sowie gemäß § 34 StGB[34] ihre Schweigepflicht straffrei verletzen.
Darüber hinaus wurde im Jahr 2013 die Regelung des § 294a des fünften Buches Sozialgesetzbuch (SGB V)[35], die Ärzte, Einrichtungen und Krankenhäuser zur Mitteilung von Krankheitsursachen und drittverursachten Gesundheitsschäden gesetzlich verpflichtet, grundlegend geändert, sodass laut § 294a Abs. 1 Satz 2 SGB V „bei Hinweisen auf drittverursachte Gesundheitsschäden, die Folge einer Misshandlung, eines sexuellen Missbrauchs oder einer Vernachlässigung von Kindern und Jugendlichen sein können, […] keine Mitteilungspflicht […]“ besteht.[36] In diesem Zusammenhang ereignete sich eine weitere elementare Entwicklung, die es erstmals ermöglicht, Kindesmisshandlung medizinisch zu erfassen[37] – allerdings gilt es, diese zentrale Gesetzesänderung erst im Verlauf der vorliegenden Arbeit näher zu erläutern.
Nichtsdestotrotz scheint es in Anbetracht der polizeilich erfassten Straftaten gegen Kinder wenig verwunderlich, dass Schlagzeilen über Kindesmisshandlungen, Kindesmissbrauch und Kindstötungen bei Bekanntwerden einen festen Bestandteil in den hiesigen Massenmedien eingenommen haben.[38] Individuell tragische Fälle von schweren Kindesmisshandlungen mit Todesfolge werden wiederholt und detailliert in den Medien behandelt.[39] Bereits die Namen der getöteten Kinder wie Jessica (2005), Kevin (2006), Jacqueline (2007),[40] Chantal (2012), Yagmur (2013), Tayler (2015)[41] sowie „ihre meist kurze und erschreckende Lebensgeschichte stehen symbolisch [und synonym] für körperliche und seelische Gewalt, die sich gegen Kinder richtet“[42].
Jene – mehr oder minder seriösen – Berichterstattungen führen wiederholt zu kollektiver, öffentlicher Bestürzung und Empörung der Gesellschaft[43] und regen zwangsläufig fachpolitische Debatten rund um die Thematik Kinderschutz an.[44] Denn neben den Tätern stehen in verschiedenen Fällen – insbesondere medial – binnen kurzer Zeit schuldige Mitverantwortliche fest: Das Jugendamt und seine Mitarbeiter.[45] Reißerische Schlagzeilen wie „Tayler grausam misshandelt – hat das Jugendamt versagt?“[46] prangern in einem medialen Atemzug vorschnell das Jugendamt als potenziell mitverursachende Quelle an und bringen es in direkte Verbindung mit dem Tod eines Kindes. Bücher mit provokant plakativen Titeln wie der Spiegel-Bestseller „Deutschland misshandelt seine Kinder“ aus dem Jahr 2014 gießen zudem offenkundig Öl ins Feuer und bezichtigen „unser kostspieliges Kinderschutzsystem [des Versagens] mit so grausamer Regelmäßigkeit“[47]. Darüber hinaus charakterisieren die Autoren in zahlreichen Passagen ihres Buches[48] das deutsche Kinder- und Jugendschutzsystem sowie seine Mitarbeiter als „Ritter mit stumpfen Schwertern“, als „ausgebrannt und abgestumpft“ und gar als „Komplizen der Misshandler“. Auch die deutsche Ärzteschaft wird der „aktive[n] Beihilfe […] oder zumindest […] der stillschweigenden Duldung“[49] bei Kindesmisshandlung beschuldigt.
Während Medien das absatzfördernde Ziel zu verfolgen scheinen, schnellstmöglich Täter bzw. Verantwortliche öffentlich zu benennen, werden inmitten der gesellschaftlichen Ohnmacht zügig Fragen nach dem „Warum?“ laut.[50] Hierbei scheint sich – gewollt oder ungewollt – in den Köpfen der Gesellschaft eine bestimmte, vorgefertigte Täterassoziation, gar ein Täterprofil eines Kindesschädigers zu manifestieren: Der Täter ist ein fremder Mann.[51] Unter Fallanalytikern wird dieses allgegenwertige Phänomen sowie menschliche Denkmuster als „No Monsters here“ bezeichnet und umschreibt womöglich eine der ältesten Ängste der Menschheit: Die Angst vor dem Fremden sowie die Verdächtigung des unbekannten Fremden als Ursprung alles Bösen.[52]
Psychologisch betrachtet ist ein vergleichbares Denkmuster durchaus nachvollziehbar und wird in diesem Zusammenhang in etwa nach der Freud’schen Psychoanalyse als sog. Abwehrmechanismus des Ichs zum Schutz des Selbigen umschrieben.[53] Wie sehr diese Angst vor dem Fremden kulturell verankert ist und darüber hinaus instrumentalisiert wird, veranschaulichen klassische Kindermärchen wie Rotkäppchen, wodurch Kinder bereits in frühen Jahren vor dem fremden Bösen gewarnt werden sollen und zwangsläufig Assoziationsmuster wie die Angst vor dem bösen Unbekannten erlernen.[54] Vermutlich scheint für Menschen der Gedanke, dass das außenstehende, unbekannte Böse unerwartet eine Familie heimsucht, leichter zu ertragen als das latente Wissen, dass nahestehende Menschen zu ähnlich verwerflichen Taten im Stande sind, denn „der Mensch [möchte] die Abgründe der Seele nicht in jenen sehen […], mit denen er täglich zusammenlebt“[55].
Doch selbst wenn Menschen vermeintlich akzeptieren, dass das Böse im inneren Kreis von Bekannten oder gar der eigenen Familie omnipräsent sein kann, wird erneut ein weitverbreiteter gesellschaftlicher Stereotyp bemüht und so scheinen – subjektiv betrachtet – Männer bei bestimmten Delikten wie Sexualstraftaten unter Generalverdacht zu stehen.[56] Denn ähnlich wie Kindern wird dem weiblichen Geschlecht bis dato – ob biologisch, psychisch, physisch oder sozial[57] – vermehrt eine vorwiegend schutzbedürftige und somit schwächere (Opfer-)Rolle zugeschrieben;[58] Männern hingegen Tatherrschaft, Stärke und Dominanz.[59] Trotz der Bemühungen, weibliche Kriminalität geschlechtsneutral zu untersuchen und zu bewerten, hält sich die These, dass Männer alle Formen der Gewalt dominieren, dennoch hartnäckig.[60] Es mutet solchermaßen schlichtweg einem gesellschaftlichen Tabubruch an, Frauen als Täterinnen bei schweren Formen der Gewalt und Aggression – insbesondere der physischen und sexuellen – sinnbildlich auf eine Stufe mit einem männlichen Täter gleichzustellen.[61]
Doch was geschieht, wenn eine schwere Form der Kindesmisshandlung existiert, die nicht nur von einer Frau, sondern sogar von der Kindesmutter ausgeht? Was passiert, wenn vermeintlich natürliche Schutzmechanismen versagen und Täterinnen[62] ihre Kinder heimlich, subtil und teilweise jahrelang völlig unbemerkt, buchstäblich direkt vor den Augen der Behörden und Sachverständigen misshandeln? Angesichts jener Überlegungen wird unter Bezugnahme aktueller Literatur im Rahmen der vorliegenden Bachelorarbeit eine äußerst subtile und rätselhafte Sonderform der Kindesmisshandlung[63] – das sog. Münchhausen-by-proxy-Syndrom (im Nachfolgenden gleichwohl MbpS abgekürzt) – behandelt.
Frauen, in der Regel die leiblichen Mütter, misshandeln ihre eigentlich gesunden Kinder, indem sie stellvertretend bei diesen vorsätzlich und heimlich Krankheitssymptome erzeugen, um eine medizinisch nicht indizierte, teils invasive, Behandlung zu erzwingen.[64] Hierbei mimen die Täterinnen gekonnt eine fürsorgliche, aufopfernde und liebevolle Mutterrolle, nehmen jedoch gleichzeitig schwerwiegende Folgen – wie potenzielle körperliche Dauerschäden ihres Kindes durch aktiv beigeführte Misshandlungen wie Ersticken oder überflüssige medizinische Eingriffe – in Kauf.[65] Die Ursachen und Motivationslagen für die Misshandlungen der Täterinnen, die auffallend häufig einen medizinischen Beruf wie Gesundheits- und Krankenpflegerin erlernten, liegen oftmals im Verborgenen.[66] Nicht auszuschließen ist das Verlangen der Frauen nach Aufmerksamkeit, Anerkennung sowie Mitleid des sozialen Umfeldes und des Krankenhauspersonals als ein Beweggrund für die subtilen Misshandlungen.[67]
Doch genügt diese trivial anmutende These des Verlangens nach Aufmerksamkeit oder existieren weitläufigere Erklärungsmodelle, die versuchen tiefer zu ergründen, warum die betroffenen Mütter ihre Kinder auf eine solch perfide Art und Weise misshandeln? Wie gelingt es diesen Täterinnen darüber hinaus, die Misshandlungen sowohl vor ihrem sozialen Umfeld als auch vor Sachverständigen zu verheimlichen? Aus welchen Gründen erhalten diese Frauen ihr bizarres Schauspiel aufrecht und möchten um jeden Preis als hingebungsvolle und aufopfernde Mütter angesehen werden? Handelt es sich eventuell um eine psychische Störung? Und wenn dem tatsächlich so ist, sind die betroffenen Mütter nach geltendem Strafrecht zwangsläufig schuldunfähig?
Zur Klärung dieser zahlreichen Fragen gliedert sich die vorliegende Arbeit in fünf Kapitel, beginnend mit einer allgemeinen Betrachtung der Thematik Kindesmisshandlung bezüglich ihrer aktuellen gesellschaftlichen und medialen Relevanz. Kapitel Zwei behandelt die wesentlichen einführenden Grundlagen des MbpS, darunter einen historischen Abriss, die Etymologie, maßgebliche Definitionen und Klassifikationen gemäß den Klassifikationssystemen ICD-10-GM[68] und DSM-5[69] sowie eine aktuelle Darstellung der Epidemiologie.
Im anknüpfenden dritten Kapitel wird der Fokus auf eine praxisnahe Vorstellung des MbpS gelegt. Hierbei sollen Warnhinweise und charakteristische Merkmale auf das Vorliegen eines MbpS veranschaulicht sowie mögliche Ursachen für die Kindesmisshandlung und die Motivationslage der Täterinnen erörtert werden. Darüber hinaus wird die problembelastete Überführung und Entlarvung der Täterinnen – die oftmals eine mögliche Anklage bereits im Vorfeld verhindert – als interdisziplinäre Herausforderung thematisiert, um im Anschluss hieran die Auswirkungen und Folgen für die Involvierten detailliert zu beleuchten.
Kapitel Vier setzt sich auf Grundlage der vorangegangenen Aspekte kritisch mit den zugrundeliegenden Themenfragen auseinander und diskutiert hierbei im Besonderen, ob womöglich eine psychische Störung nachweislich die Misshandlungstaten der Mütter bedingt, sodass sie folglich nach geltendem Strafrecht als schuldunfähig gelten würden oder ob diese Frauen letztlich doch aus erbarmungslosem Kalkül heraus handeln. Den inhaltlichen Abschluss der Bachelorarbeit bildet das fünfte Kapitel, in dem eine sachliche Zusammenfassung sowie ein persönliches Resümee erfolgen.
2 Das Münchhausen-by-proxy-Syndrom als subtile Form der Kindesmisshandlung
Das folgende Kapitel widmet sich den einführenden Grundlagen der paradoxen und subtilen Form der Kindesmisshandlung – dem sog. Münchhausen-by-proxy-Syndrom. Beginnend mit einem historischen Abriss und einer Erläuterung der Begriffsherkunft werden im weiteren Verlauf maßgebliche Definitionen veranschaulicht. Darüber hinaus gilt es darzustellen, ob und in welchem Umfang das Syndrom Berücksichtigung in den zwei weltweit anerkannten Klassifikationssystemen, ICD-10-GM und DSM-5, findet. Im letzten Unterpunkt des Kapitels wird die Epidemiologie, d. h. die Verbreitung des Syndroms, anhand empirischer Daten beleuchtet.
2.1 Historischer Abriss und Etymologie
Nachstehend ist zu erörtern, wie sich der Terminus Münchhausen-by-proxy-Syndrom zusammensetzt und darüber hinaus, weshalb das Syndrom erstmals in der Fachliteratur beschrieben wurde. Um die unter der Bezeichnung Münchhausen-by-proxy-Syndrom bekannt gewordene subtile Form der Kindesmisshandlung allerdings in seiner Gesamtheit zu erfassen, muss sich zunächst seine Verbindung zu den sog. artifiziellen[70] Störungen sowie dem sog. Münchhausen-Syndrom vergegenwärtigt werden.[71]
Seit jeher gelten Patienten mit selbsterzeugten, simulierten Krankheitsbildern und/oder nicht wahrheitsgetreuen Erzählungen sowohl in der Medizin als auch in anderen Disziplinen als ein bekanntes – allerdings oftmals namenloses – Phänomen und Randerscheinungen zugleich.[72] Mittlerweile werden selbsterzeugte Krankheitsbilder im klinischen Sprachgebrauch unter dem Begriff der artifiziellen Störungen[73] subsumiert.[74] Hierbei handelt es sich um Menschen, die Krankheitssymptome überwiegend körperlicher, aber auch psychiatrischer Natur bewusst vortäuschen, übertrieben schildern oder heimlich selbst erzeugen.[75] Dabei produzieren bzw. verschlimmern die Patienten ihre Symptome selbständig, ohne sich jedoch im Klaren über die tatsächlichen Ursachen für ihr destruktives und paradoxes Verhalten zu sein.[76] Die Motivation für dieses Verhalten liegt im Verborgenen, denn anders als bei bspw. der Simulation besitzt es objektiv betrachtet keine äußeren Anreize, wie etwa finanzielle und/oder persönliche Vorteile.[77] Als wahrscheinlich gilt, dass Betroffene bewusst die Krankenrolle einnehmen möchten, weshalb sie sich vorsätzlich in eine medizinische Behandlung begeben, um sich hierbei teils invasiven medizinischen Maßnahmen, wie z. B. unnötigen Operationen, zu unterziehen.[78] Dabei hat jenes willentlich selbstverletzende Verhalten sowohl deutlichen Zwangs- als auch Suchtcharakter,[79] da Patienten durch die wiederholte Selbstschädigung versuchen, das verlorengeglaubte Kontrollgefühl über ihren eigenen Körper sowie stressbelastete Situationen zu erlangen.[80]
In rund 70% der Fälle handelt es sich um Frauen, die häufig einen Gesundheitsfachberuf erlernten, sodass sie gute medizinische Vorkenntnisse besitzen, die es ihnen ermöglichen, Symptome plausibel und überzeugend vorzutragen.[81] In der Regel erwecken diese Patienten zunächst den Eindruck, nicht abseits der Gesellschaft zu stehen und sich z. B. aufgrund ihrer Krankheit zu isolieren, sondern vielmehr eine vertraute und soziale Bindung zu ihrer Außenwelt zu pflegen.[82]
Insbesondere letztere Aspekte verdeutlichen die wesentlichen Unterschiede zwischen einer artifiziellen Störung im tradierten Sinne und dem sog. Münchhausen-Syndrom[83], denn trotz nennenswerter Unterschiede werden beide Termini oftmals fälschlicherweise synonym verwendet, obwohl das Münchhausen-Syndrom mit lediglich 5 – 10% aller artifiziellen Störungen eine sehr selten auftretende, gar die extremste Sonderform dieser darstellt.[84] Auch die Geschlechterverteilung variiert, da es sich bei Betroffenen des Münchhausen-Syndroms auffallend häufiger um unverheiratete Männer mittleren Lebensalters, die in aller Regel entfremdet von ihren Familien und allgemein meist sozial isoliert leben, handelt.[85] Darüber hinaus weisen Münchhausen-Patienten schwere, meist dissoziale Persönlichkeitsstörungen[86] auf und neigen zu tiefgreifenden Beziehungsstörungen.[87] Anders als bei einer klassischen artifiziellen Störung ist die Beziehung zum Krankenhauspersonal oftmals problembelastet, sodass betroffene Patienten auf eigenen Wunsch hin aus der Obhut der Mediziner fliehen.[88] Zwar täuschen Betroffene des Münchhausen-Syndroms ebenfalls Krankheiten vor, jedoch erzeugen bzw. übertreiben sie Krankheitssymptome seltener; vielmehr wird ihre seltene Störungsform zum einen begleitet durch pathologisches Lügen, das als Pseudologia phantastica[89] definiert ist, und zum anderen durch ein extremes Umherwandern zwischen medizinischen Einrichtungen.[90]
Ashers Erkenntnisse zu ungewöhnlichen, gekünstelten Krankheitsbildern, die undifferenziert schlicht unter dem Terminus des Münchhausen-Syndroms subsumiert wurden, etablierten sich rasch im englischsprachigen medizinischen Raum, sodass zahlreiche Autoren eigene Fallbeschreibungen in Anlehnung an Ashers Beiträge veröffentlichten.[91] Einer dieser Autoren, der englische Kinderarzt Roy Meadow, wurde in den 70er Jahren binnen eines überschaubaren zeitlichen Abstands zweimalig mit einer paradoxen und subtilen Form der Kindesmisshandlung, die zum damaligen Zeitpunkt in der Fachliteratur weitestgehend als unbekannt galt, konfrontiert.[92] Um medizinisch nicht indizierte Behandlungen zu erzwingen, misshandelten zwei Mütter unabhängig voneinander ihre Kinder auf derartig absurde Art und Weise,[93] wie es Meadow weder in seiner alltäglichen Berufspraxis noch innerhalb der Literatur begegnet war.[94]
Aufgrund dieser surrealen Erfahrungen veröffentliche Meadow im Jahr 1977 den bis dato durchweg zitierten Fachartikel Munchhausen Syndrome by proxy – The Hinterlands of Child Abuse in der medizinischen Fachzeitschrift The Lancet. In Anlehnung an Asher, verlieh Meadow dem damalig weitestgehend unbekannten und mysteriösen Phänomen einen Namen, führte das Münchhausen-by-proxy-Syndrom in die wissenschaftliche Literatur ein und gilt somit als Entdecker des Syndroms.[95] Dabei wird das englische Adjektiv by proxy sinngemäß als stellvertretend oder auch in Stellvertretung übersetzt, weshalb das Syndrom in der deutschsprachigen Literatur gleichwohl und synonym als Münchhausen-Stellvertreter-Syndrom bezeichnet wird.[96] Meadow wählte diese Bezeichnung, zumal da die Mütter Krankheitssymptome nicht am eigenen Körper, sondern am Körper ihres Kindes stellvertretend fabrizierten.[97] Doch bereits im selben Jahr wurde „die Meadow‘sche Namensgebung […] in Zweifel gezogen“[98], zumal das Münchhausen-by-proxy-Syndrom deutlichere Parallelen zur artifiziellen Störung als zum Münchhausen-Syndrom aufweist. Im Verlauf der vorliegenden Arbeit wird näher auf jene Diskussion um die Begriffsbezeichnung des Münchhausen-by-proxy-Syndroms eingegangen, besonders da auch heutzutage – rund 40 Jahre nach Erstbeschreibung des Syndroms – die Diskussionen und Verwirrungen in der Fachliteratur bzgl. des Terminus‘ nicht abreißen.[99]
Zusammenfassend ergibt sich, dass das Phänomen selbsterzeugter Krankheiten bereits seit Jahrhunderten in der Fachliteratur beschrieben und diskutiert wird. Im klinischen Sprachgebrauch werden simulierte, übertrieben dargestellte und/oder selbsterzeugte Krankheitsbilder mittlerweile unter dem Begriff der artifiziellen Störungen – die sich in zahlreiche Sonderformen, wie etwa dem Münchhausen-Syndrom gliedern – subsumiert. So gilt auch das sog. Münchhausen-by-proxy-Syndrom (MbpS), das in Anlehnung an den Lügenbaron Münchhausen betitelt und 1977 durch den englischen Kinderarzt Meadow in die wissenschaftliche Literatur eingeführt wurde, als vermutlich selten in Erscheinung tretende Sonderform artifizieller Störungen, weshalb es synonym ebenfalls als artifizielle Störung by proxy bezeichnet wird.
2.2 Definitionen
Obwohl mit Erscheinen des Meadow’schen Artikels hunderte Beschreibungen ähnlich gelagerter Fälle folgten,[100] gilt das Münchhausen-by-proxy-Syndrom bis dato als nicht abschließend definiert[101] und erfährt trotz seiner Einzigartigkeit ungewöhnlich wenig Aufmerksamkeit.[102] Nachfolgend gilt es aufzuzeigen, wie das MbpS in der wissenschaftlichen Literatur beschrieben ist.
Nachdem sich Meadows Erstbeschreibung lediglich auf zwei Fälle seiner eigenen Berufspraxis stützte[103] und sich hieraus – insbesondere aus Gründen mangelnder empirischer Haltbarkeit – keine allgemeingültige Definition ableiten ließ, konstruierten zahlreiche Autoren eigene Definitionen des Syndroms.[104] So schlug die US-amerikanische Kinderärztin Rosenberg im Jahr 1987 eine Definition des MbpS vor, die sich aus der Auswertung 117 gesicherter MbpS-Fälle ableitete.[105] Auch heutzutage stellt ihre grundlegende Definition – mit vier wesentlichen Merkmalen des MbpS – eine primäre Bezugsquelle aktueller Literatur sowie das Fundament weiterführender Definitionen dar.[106] Nachstehende Tabelle umfasst jene Kriterien nach Rosenberg, die das Münchhausen-by-proxy-Syndrom im Wesentlichen definieren, in aktualisierter Form.
Tabelle 1: Merkmale des Münchhausen-by-proxy-Syndroms
(Quelle: Rosenberg, 1987, S. 548 f., zitiert in: Noeker et al., 2011, S. 266; Krupinski, 2013, S. 286, Layout und Inhalt modifiziert)

Im Allgemeinen lässt sich das Münchhausen-by-proxy-Syndrom demnach als eine Sonderform der schweren Kindesmisshandlung definieren, die vermutlich selten auftritt, problematisch zu diagnostizieren ist und Elemente verschiedener Erscheinungsformen von Kindesmisshandlung – darunter Eigenschaften physischer und psychischer Misshandlung sowie medizinische Vernachlässigung – kombiniert.[107] Charakteristisch für das Syndrom ist, dass eine nahestehende Betreuungsperson – häufig die Kindesmutter – ihr Kind wiederholt medizinischen Versorgungsystemen mit Krankheitssymptomen zuführt, die durch diese nahestehende Betreuungsperson entweder bewusst falsch angegeben, übertrieben geschildert und/oder durch aktive Manipulationen vorgetäuscht bzw. artifiziell erzeugt werden.[108] Durch diese glaubhaften Manipulationen wird medizinisches Personal veranlasst, medizinisch „nicht indizierte multiple, invasive und potenziell schädigende Eingriffe [am Kind] vorzunehmen“[109]. Denn anders als die verursachende Person, besitzen die Mediziner keine Kenntnisse über die unnatürliche Genese der vermeintlichen Erkrankung des Kindes, sondern gehen vielmehr von natürlichen Ursachen aus.[110]
Infolgedessen umfasst das MbpS zwei Arten der Körperverletzung beim kindlichen Opfer: Zum einen die direkte Körperverletzung in Form aktiver Manipulationen durch die Bezugsperson und zum anderen die indirekte Körperverletzung der medizinischen Versorger durch unnötige, wiederholte sowie teils invasive Untersuchungen und Behandlungen.[111] Das Auftreten und Verhalten der nahestehenden Betreuungsperson wirkt hierbei adäquat, fürsorglich, liebevoll und aufopfernd.[112] Darüber hinaus erweckt die Bezugsperson den Eindruck, um die Aufmerksamkeit und Zuwendung des medizinischen Personals äußerst bemüht zu sein.[113] Demnach weist das MbpS – analog zu den artifiziellen Störungen – eine ähnlich manipulierende Beziehungsdynamik zu medizinischen Versorgern auf, allerdings mit dem wesentlichen Unterschied, dass „manipulierendes Subjekt und manipuliertes Objekt nicht wie beim Münchhausen-Syndrom in ein und derselben Person vereint [sind], sondern […] als zwei physisch getrennte Individuen, meist als Mutter und Kind, in einer engen Beziehung [stehen], wobei die Selbstmanipulationen am eigenen Körper hier durch Fremdmanipulationen am Kind ersetzt werden“[114].
Bedingt durch diese eindeutigeren Parallelen zu den artifiziellen Störungen und nicht ihrer Sonderform, dem Münchhausen-Syndrom, dominieren bereits seit Jahren fachliche Diskussionen über den fortwährenden Gebrauch des Terminus MbpS die Literatur, weshalb bisweilen weitestgehend Uneinigkeit, gar Verwirrung herrscht.[115] Nichtsdestotrotz wird das MbpS mittlerweile als gesonderte Unterform artifizieller Störungen und gleichzeitig als subtile und bizarre Form der Kindsmisshandlung definiert,[116] sodass sich die Begriffsbezeichnungen artifizielle Störung by proxy bzw. im englischen Original Factitious Disorder by Proxy in der aktuellen Fachliteratur[117] durchgesetzt haben und weitestgehend synonym für das MbpS verwendet werden.[118]
Neben dieser anhaltenden Verwirrung um die Terminologie, keimte unter Fachleuten zudem die Frage auf, ob es sich in Anbetracht der Merkmale des MbpS letztlich um eine Diagnose des Kindes oder der Mutter, demnach um eine pädiatrische oder um eine psychiatrische Diagnose, handele und inwiefern die Motivationen der Täterinnen definitorisch ausschlaggebend seien.[119]
Dieser Problematik versuchte sich die US-amerikanische interdisziplinäre Arbeitsgemeinschaft American Professional Society on the Abuse of Children (APSAC) anzunehmen, um nach mehrjähriger Arbeit zu empfehlen, das Münchhausen-by-proxy-Syndrom in zwei gesonderte Begrifflichkeiten zu unterteilen: Für die pädiatrische Diagnose des Missbrauchs am Kind wurde vorgeschlagen, den Begriff Pediatric Condition Falsification (PCF) zu verwenden; demgegenüber soll für die psychiatrische Diagnose der verursachenden Betreuungsperson der Terminus der Factitious Disorder by Proxy (FDP) herangezogen werden.[120] „Diese Differenzierung zwischen einer kind- und täterbezogenen Diagnose erlaubt es, […] die pädiatrische Diagnose eines Missbrauchs im medizinischen Setting (‚pediatric condition falsification‘) auch dann zweifelsfrei zu stellen, wenn Unklarheiten über die Motivlage und Psychopathologie der Täterin bestehen“[121]. Allerdings hat sich diese differenzierende Betrachtung des MbpS in der deutschsprachigen Literatur bis dato nicht durchgesetzt und findet lediglich beiläufig Erwähnung, besonders da der bisherige Terminus weitestgehend etabliert und somit unter Medizinern halbwegs geläufig ist.[122]
Zusammenfassend ergibt sich, dass das Münchhausen-by-proxy-Syndrom bis dato als nicht abschließend hinsichtlich seiner Merkmale und hinsichtlich seines Terminus‘ definiert gilt. Das Syndrom, das in der Fachliteratur synonym auch als artifizielle Störung by proxy bzw. Factitious Disorder by Proxy bezeichnet wird, kann jedoch grundsätzlich als vermutlich selten in Erscheinung tretende Sonderform artifizieller Störungen und gleichzeitig als subtile und paradoxe Form der Kindesmisshandlung, die nur schwer zu entlarven ist, definiert werden. Frauen, in der Regel die Kindesmütter, führen ihre Kinder unnötigerweise und wiederholt medizinischen Versorgungsystemen zu, mit Krankheitssymptomen, die sie entweder bewusst falsch angeben, übertrieben schildern und/oder durch aktive Manipulationen artifiziell erzeugen. Infolgedessen nehmen kindliche Opfer durch die Körperverletzungen der Täterinnen sowie die medizinischen Prozeduren – direkt als auch indirekt – wiederholt physischen und psychischen Schaden.
2.3 Klassifikation nach ICD-10-GM und DSM-5
Nachstehend gilt es zu eruieren, ob und in welchem Umfang das Münchhausen-by-proxy-Syndrom Berücksichtigung in den zwei anerkanntesten Diagnoseklassifikationssystemen für Krankheiten, ICD-10-GM und DSM-5, gefunden hat. Denn unabhängig aller existierenden Definitionen des Syndroms ist es hinsichtlich einer Diagnosestellung entscheidend, ob es tatsächlich als psychische Störung anerkannt und klassifiziert wurde.
Um Erscheinungsformen psychischer Störungen global zu klassifizieren, existieren zwei anerkannte medizinische Diagnoseklassifikationssysteme namens ICD-10-GM und DSM-5.[123] Unter ICD-10-GM[124] wird die Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme verstanden, die durch das Deutsche Institut für Medizinische Dokumentation und Information (DIMDI) anhand des englischen Originals International Classification of Diseases and Related Health Problems der Weltgesundheitsorganisation (ICD-10-WHO) ins Deutsche adaptiert wurde, wobei die Ziffer 10 die bislang 10. Revision der Klassifikation und die Abkürzung GM die German Modification meint.[125] Ziel der WHO war es, mittels des Klassifikationssystems länderübergreifend „eine gemeinsame Sprache für die Psychiatrie zu schaffen“[126].
Der ICD-10-GM steht die im Jahre 2013 aktualisierte fünfte Edition des sog. Diagnostischen und Statistischen Manuals Psychischer Störungen, übersetzt nach dem englischen Original Diagnostic and Statistical Manual of Mental Disorders (DSM-5) der American Psychiatric Association (APA), gegenüber.[127] Anders als die ICD-10-GM, die sämtliche anerkannte Krankheiten und verwandte Gesundheitsprobleme klassifiziert,[128] befasst sich das DSM-5 ausschließlich mit der Diagnostik psychischer Störungen.[129] Dementsprechend wurde dem DSM-5, aufgrund seiner Ausführlichkeit und trotz seiner nordamerikanischen Konzeption, für Deutschland ebenfalls rechtliche Relevanz, bspw. bei der gutachterlichen Arbeit zugesprochen, nachdem es „den aktuellen medizinischen Kenntnisstand im Sinne eines Konsenses abbildet, [und somit] auch für die wissenschaftliche Begutachtung in Deutschland von wesentlicher Bedeutung [ist]“[130].
Um den Gedanken einer gemeinsamen Sprache in der Psychiatrie fortzuführen, ist an dieser Stelle zu betonen, dass beide Diagnoseklassifikationssysteme hinsichtlich der Klassifikation der artifiziellen Störung – im Besonderen des MbpS – bis dato keine einheitliche Sprache finden konnten, zumal die Tatsache, dass nicht eine, sondern mindestens zwei Personen von dem Syndrom betroffen sind, die klassifikatorische Einordnung des Syndroms erschwert.[131]
Denn so wird das Münchhausen-by-proxy-Syndrom, trotz seines definitorischen Verständnisses als Sonderform der artifiziellen Störungen,[132] in kommentierten ICD-10-GM-Fassungen namentlich und ohne nähere Angaben von Gründen ausdrücklich als Unterform der artifiziellen Störungen ausgeschlossen[133] und „im Kapitel der Misshandlungssyndrome (T74) abgehandelt“[134]. So wird der Begriff Münchhausen-by-proxy-Syndrom unter der Kodierung F68.1 Artifizielle Störungen lediglich in Klammern als artifizielle Schädigung von Kindern bezeichnet und auf die Missbrauchs-Kodierung T74.8[135] verwiesen.[136] Darüber hinaus ist der Terminus Münchhausen-by-proxy-Syndrom in der Hauptfassung der ICD-10-GM, anders als im DSM-5, schier nicht existent.[137] Folglich handelt es sich bei dem MbpS „nicht um eine psychiatrische Diagnose der Täterin […], sondern um eine pädiatrische Konstellations- bzw. Misshandlungsdiagnose […], welche primär auf die Gefährdung des Kindes als Opfer zentriert [ist], ausschlaggebend sind also die aktiven, schädigenden Handlungen am Kind. Das hinter stehende Motiv ist zwar für das Verständnis des Syndroms, nicht aber für die Diagnosefindung von Belang“[138].
Wie einleitend geschildert, ereigneten sich im Jahr 2013 zentrale Änderungen in Sachen Kinderschutz, die in erster Linie jene ICD-Missbrauchskodierung T74 und somit zwangsläufig auch das MbpS anbelangten.[139] Denn aufgrund langjähriger Bestrebungen zentraler Akteure im Kinderschutz – insbesondere der Arbeitsgemeinschaft Kinderschutz in der Medizin (AG KiM) – sowie der hiermit verbundenen neu etablierten Kinderschutz-OPS[140] 1-945[141] und der zeitgleichen Änderungen der deutschen Kodierrichtlinien (DKR) 1915[142], ist es bundesweit erstmals erlaubt, die ICD-Diagnosegruppe T74 – demnach unterschiedliche Missbrauchsformen an Personen – zu kodieren, Leistungen standardisiert abzurechnen und somit Kindesmisshandlung medizinisch zu erfassen.[143] In jener neuen Kinderschutz-OPS 1-945 findet das MbpS indes ausdrückliche Erwähnung als gesonderte Form der Kindesmisshandlung.[144]
Anders als in der ICD-10-GM, findet das Münchhausen-by-proxy-Syndrom als psychiatrische Störung durchaus Berücksichtigung im DSM-5, allerdings kam es auch hier in den vergangenen Jahren zu erheblichen Änderungen hinsichtlich der Definition und Diagnosekriterien des MbpS.[145] So unterschied das DSM-IV-TR[146] als Vorgängerversion des DSM-5 bis 2013 noch in vier unterschiedliche Formen der sog. Vorgetäuschten Störung, wobei das Münchhausen-by-proxy-Syndrom hierbei jahrelang als Factitious Disorder by Proxy bzw. im Deutschen als nicht näher bezeichnete vorgetäuschte Störung definiert wurde.[147]
Mit Erscheinen des DSM-5 wurden indes die verhältnismäßig ausführlichen Passagen der Vorgetäuschten Störungen des DSM-IV-TR gekürzt, sodass mittlerweile lediglich zwischen einer „Vorgetäuschten Störung, Sich Selbst Zugefügt“ und einer „Vorgetäuschten Störung, Anderen Zugefügt (vorher Vorgetäuschte Störung „by proxy“)“[148] differenziert wird.[149] Bedingt durch jene Distanzierung der APA von dem jahrelang verwendeten und etablierten Begriff der Factitious Disorder by Proxy und der gleichzeitigen Einführung des Begriffs der Factitious Disorder Imposed on Another, werden die Diskussionen um den Terminus des MbpS in den kommenden Jahren vermutlich anhalten. Unabhängig davon wird – anders als in der ICD-10-GM – innerhalb des DSM-5 neben den diagnostischen Kriterien ebenfalls auf zugehörige Merkmale zur Diagnosesicherung, Prävalenz, Entwicklung und Verlauf als auch auf mögliche Differenzialdiagnosen des MbpS eingegangen.
Nachstehende Tabelle führt die aktuellen diagnostischen Kriterien des DSM-5 für die Vorgetäuschte Störung, Anderen Zugefügt (vorher Vorgetäuschte Störung „by proxy“) auf.
Tabelle 2: Vorgetäuschte Störung, Anderen Zugefügt (vorher Vorgetäuschte Störung „by proxy“) nach DSM-5
(Quelle: Falkai / Wittchen, 2015, S. 444, Layout modifiziert)

Darüber hinaus wird explizit darauf hingewiesen, dass die Täterin und nicht das Opfer diese Diagnose erhält; dem Opfer kann vielmehr eine Missbrauchsdiagnose in etwa gemäß T74.12X gestellt werden.[150] Letztlich spiegeln sich innerhalb des DSM-5 die Empfehlungen der APSAC wider, da die verursachende Person eine psychiatrische Diagnose und das jeweilige Opfer eine Missbrauchsdiagnose erhält.[151]
Zusammenfassend ergibt sich, dass auch innerhalb der zwei weltweit anerkannten medizinischen Diagnoseklassifikationssystem, ICD-10-GM und DSM-5, sich die Diskussion um eine allgemeingültige Definition des Münchhausen-by-proxy-Syndroms widerspiegelt, zumal es je nach Klassifikationssystem unterschiedliche Beachtung findet. So ist der Terminus Münchhausen-by-proxy-Syndrom innerhalb der ICD-10-GM-Hauptfassung nicht existent und wird folglich nicht als psychiatrische Diagnose, sondern vielmehr als sonstige Form des Missbrauchs an Personen, die nicht näher bezeichnet ist, verstanden. Das DSM-5 wiederum deutet das MbpS, welches als Vorgetäuschte Störung, Anderen Zugefügt aufgeführt wird, durchaus als psychiatrische Diagnose, die der verursachenden Person gestellt wird, wohingegen betroffene Opfer eine Missbrauchsdiagnose erhalten. Demzufolge ist es gerade hinsichtlich des MbpS essenziell, zwischen einer literarischen Definition und einer anerkannten Diagnose zu differenzieren, zumal in Deutschland keine anerkannte psychiatrische Diagnose für Täterinnen existiert.
2.4 Epidemiologie
Wie bereits im ersten Kapitel der vorliegenden Arbeit einleitend geschildert, fehlen weitestgehend verlässliche und seriöse Daten zu Kindesvernachlässigung, Kindesmisshandlung, Kindesmissbrauch[152] sowie Kindstötung[153] in Deutschland.[154] Eine bekannte und seit Jahren diskutierte Problematik, die zwangsläufig zu einem vermutlich weitläufigen Dunkelfeldspektrum führt und somit Spekulationen über mögliche Fallzahlen bedingt.[155]
Analog findet sich jene Problematik ebenfalls bei näherer Betrachtung der Epidemiologie des Münchhausen-by-proxy-Syndroms, das allerdings verglichen mit anderen Formen der Kindesmisshandlung deutlich subtiler sowie heimlicher auftritt und somit wesentlich komplexer zu erfassen ist.[156] Dementsprechend werden auch hier hohe Dunkelziffern vermutet, da exakt gesicherte Daten und weitläufige Studien zum Vorkommnis des MbpS im deutschsprachigen Raum fehlen.[157] Allerdings belegen internationale Studien, dass das MbpS in erheblichem Maße zu schweren Schädigungen und Gefährdungen der kindlichen Opfer bis hin zum Tod infolge wiederholter, schwerer Misshandlungen führen kann.[158] „Wenngleich die Tötung des Kindes im Rahmen eines Mbp-Missbrauchs den mütterlichen Instrumentalisierungsbedürfnissen entgegensteht und in der Regel nicht beabsichtigt ist, sind die Manipulationen zum Teil so gravierend, dass es zu Todessfällen kommt“[159].
Aktuell wird das Vorkommnis des MbpS in verschiedenen internationalen Studien als relativ selten beschrieben, allerdings wird auch hier auf eine potenziell signifikante Unterdiagnose verwiesen.[160] Nach aktuellem Wissens- und Studienstand wird von jährlichen Inzidenzraten von 0,4 bis 2,0 Fällen pro 100.000 Kinder ausgegangen.[161] Angewandt auf das Jahr 2014 in Deutschland, bedeutet dies bei bundesweit rund 10,8 Mio. Kindern unter 14 Jahren[162] ein jährliches Neuaufkommen von bis zu 108 MbpS-Fällen. Jene kalkulierte Fallzahl mag vermeintlich gering erscheinen, jedoch erhält sie umso mehr Brisanz, wenn sich die ihr zugrundeliegende Mortalitätsquote, die sich auf 6 bis 10% beläuft, vergegenwärtigt wird.[163]
Demnach handelt es sich in Anbetracht dieser erschreckend hohen Mortalitätsquote bei dem Münchhausen-by-proxy-Syndrom um eine lebensgefährliche, gar eine der tödlichsten Formen von Kindesmisshandlung,[164] wobei jene Todesrate umso höher steigt, je mehr Zeit eine Entlarvung der Täterinnen in Anspruch nimmt bzw. je länger das kindliche Opfer in der Obhut der Täterin verweilt.[165] Der Umstand, dass sowohl bundes- als auch weltweit verlässliche Untersuchungen zur Prävalenz des Münchhausen-by-proxy-Syndroms fehlen „ist insofern von besonderer Bedeutung, als hieran einerseits die Gefährlichkeit verdeckter Misshandlungen deutlich wird und sich andererseits Schwierigkeiten und Lücken im diagnostischen Prozess zeigen“[166]. Dabei handelt es sich bei dem MbpS keinesfalls lediglich um ein Phänomen der westlichen Welt bzw. medizinisch hoch entwickelter Länder, da neben nordamerikanischen und europäischen Fallberichten ebenfalls zahlreiche Berichte aus Ländern wie Pakistan, Taiwan und Indien stammen.[167]
Um erstmals empirische Daten für die Bundesrepublik zu ermitteln, erfolgte 2011 eine systematische Untersuchung der Abteilung für Forensische Psychiatrie der Universität Würzburg zum Vorkommnis des Münchhausen-by-proxy-Syndroms in Deutschland.[168] Hierzu wurden 379 Kinderkliniken in ganz Deutschland mittels eines 23-seitigen Fragebogens kontaktiert, von denen 203 Kliniken einen Antwortbogen zurücksandten.[169] 86 Kliniken gaben insgesamt mindestens 99 gesicherte und mindestens 91 Verdachtsfälle des MbpS bei einem durchschnittlichen Beobachtungszeitraum von elf Jahren an.[170] Hierbei betrug das Durchschnittsalter der kindlichen Opfer 49,5 Monate bzw. 4,1 Jahre bei einem annähernd ausgewogenen Geschlechterverhältnis; gleiches gilt allerdings nicht für die Täterseite, denn in 48 von 50 detailliert ausgewerteten Fällen, handelte es sich bei der Mutter um die verursachende Person.[171]
Im Verlauf der vorliegenden Arbeit wird sich zeigen, dass das hier angegebene durchschnittliche Alter verhältnismäßig zu hoch erscheint, was den Schluss nahelegt, dass „die tatsächliche Anzahl der Mbp-Fälle in diesem Zeitraum deutlich größer war, zumal bei einem Durchschnittsalter der Opfer von 4,1 Jahren in dieser Studie insbesondere jüngere Kinder nur unzureichend erfasst wurden“[172]. Auch bleibt es fraglich, wie repräsentativ die durchgeführte Untersuchung ist, da es sich bei 203 teilnehmenden Kinderkliniken von insgesamt 379 lediglich um eine Rücklaufquote von rund 54%[173] handelt. Nichtsdestotrotz legt jene Studie ein Fundament für weitere empirische Untersuchungen zum Vorkommnis des Syndroms in der Bundesrepublik.
Zusammenfassend ergibt sich, dass bis dato gesicherte und verlässliche Daten weitläufiger Studien über die Verbreitung des Münchhausen-by-proxy-Syndroms in der Bundesrepublik fehlen, weshalb im Allgemeinen eine hohe epidemiologische Dunkelziffer vermutet wird. Die Ursachen hierfür liegen zum einen in der verdeckten und subtilen Erscheinungsform des MbpS als auch zum anderen in den Schwierigkeiten und Lücken des diagnostischen Prozesses. Gemessen an internationalen Studien beläuft sich die jährliche bundesweite Inzidenzrate des MbpS allerdings auf 0,4 – 2,0/100.000 Kinder, demnach auf bis zu 108 MbpS-Fälle pro Jahr alleine in Deutschland. Hierbei beträgt die Mortalitätsquote bis zu 10%, weshalb das Syndrom vergleichsweise als eine der tödlichsten Formen der Kindesmisshandlung gilt.
3 Manifestation psychischer Störungen in Kindesmisshandlungen nach dem Münchhausen-by-proxy-Syndrom
Kapitel Drei behandelt praxisnahe Aspekte des Münchhausen-by-proxy-Syndroms, beginnend mit einer detaillierten Betrachtung der Warnhinweise und charakteristischen Merkmale für das mögliche Vorliegen des Syndroms. Hierbei werden die Charakteristika geschädigter Opfer, Täterinnen, des sozialen Umfeldes als auch die, für die Kindesmisshandlungen angewandten Manipulationsstrategien und Taten, detailliert vorgestellt. Des Weiteren werden unterschiedliche Erklärungsansätze für die Ursachen und Motivationslagen der Täterinnen präsentiert, um im Anschluss hieran die problembelastete Entlarvung und Überführung der Täterinnen als interdisziplinäre Herausforderung zu diskutieren. Den Abschluss des Kapitels bildet das vierte Unterkapitel, das mögliche Auswirkungen und Folgen für die Involvierten eingehend thematisiert.
3.1 Warnhinweise und charakteristische Merkmale
Als unbestritten gilt, dass die Identifikation des Münchhausen-by-proxy-Syndroms mit erheblichen Schwierigkeiten einhergeht,[174] zumal es keine allumfassenden, „spezifische[n] klinische[n] Erkennungsmerkmale für ein Münchhausen-by-proxy-Syndrom gibt“[175]. Dennoch weist das Syndrom kennzeichnende Charakteristika auf, die in nahezu jeder einführenden Literatur Erwähnung finden.[176] Doch nachdem diese charakteristischen Merkmale des Syndroms lediglich auf Grundlage zahlreicher Einzelfallberichte abgeleitet wurden,[177] sind sie keineswegs als empirisch gesichert und obligat zu verstehen, sondern vielmehr als klinische Indizien bzw. (Warn)-Hinweise, die eine mögliche MbpS-Diagnose erleichtern, jedoch das jeweilige Vorliegen eines Münchhausen-by-proxy-Syndroms weder explizit beweisen noch ausschließen können.[178]
Nachstehende Tabelle umfasst jene grundsätzlichen Warnhinweise auf das Vorliegen eines Münchhausen-by-proxy-Syndroms.
Tabelle 3: Warnhinweise auf das Vorliegen eines Münchhausen-by-proxy-Syndroms
(Quelle: Sonnenmoser, 2010, S. 417; Krupinski, 2013, S. 288, Layout und Inhalt modifiziert)

Doch neben diesen allgemein gehaltenen Warnhinweisen existieren ebenfalls Erkenntnisse darüber, welche charakteristischen Merkmale Betroffene eines MbpS – darunter im Besonderen die Opfer, die Täterinnen sowie das jeweilige soziale Umfeld – überdurchschnittlich häufig aufweisen.[179] Nachfolgend gilt es, jene Charakteristika sowie darüber hinaus die typische Symptomatik der kindlichen Opfer als auch die angewandten Manipulationsstrategien und Taten der Mütter zur Vertuschung ihrer Misshandlungen, detailliert zu erläutern.
Zusammenfassend ergibt sich, dass zahlreiche sog. Warnhinweise auf das Vorliegen eines Münchhausen-by-proxy-Syndroms – die charakteristische Merkmale des Syndroms zusammentragen – in der Literatur existieren. Typische Kennzeichen eines MbpS sind z. B. eine anhaltende und/oder immer wiederkehrende Symptomatik des Kindes ohne plausible Erklärung, wiederholte Klinikaufenthalte ohne Besserung trotz fachgerechter Behandlung, Beschwerdefreiheit des Kindes sobald es von der Mutter getrennt wird und/oder ungewöhnliche Todesfälle in der Familie. Allerdings sind diese Merkmale keineswegs als empirisch gesichert und obligat zu verstehen, zumal sie lediglich auf Grundlage zahlreicher Einzelfallberichte gewonnen wurden.
3.1.1 Opfer
Im Jahre 2003 untersuchte die US-Amerikanerin Sheridan in einer weitangelegten Studie 451 Münchhausen-by-proxy-Fälle aus 154 medizinischen und psychologischen Fachartikeln; bis dato stellen ihre Erkenntnisse zu den kindlichen Opfern und Täterinnen ein essenzielles Fundament in der MbpS-Forschung dar und werden deshalb nach wie vor zitiert.[180] Wie bereits im Verlauf der vorliegenden Arbeit mehrfach erwähnt, handelt es sich bei den Opfern in der Regel[181] um die eigenen, prinzipiell gesunden Kinder der verursachenden Mütter.[182] Dabei spielt das Geschlecht der kindlichen Opfer für die Täterinnen keine bedeutende Rolle.[183] Das durchschnittliche Alter der Opfer beläuft sich hingegen üblicherweise auf unter vier Jahre, wobei die Dauer zwischen der erstmaligen artifiziellen Erzeugung der Symptome bis hin zur Diagnosestellung im Durchschnitt 21,8 Monate beträgt.[184]
Neben einer weitreichenden Definition des Syndroms, ermittelte Rosenberg hingegen auf Grundlage 117 ausgewerteter MbpS-Fälle, dass gerade Kinder im Säuglings- und Kleinkinderalter bevorzugt Opfer des MbpS werden, wobei diese im Durchschnitt eine 15-monatige Leidensgeschichte bis zu einer gesicherten Diagnosestellung durchleben müssen.[185] Bei kritischer Würdigung liegt die Annahme, dass die Kindesmisshandlungen bereits im Säuglings- bzw. frühen Kindesalter beginnen durchaus nahe, da zum einen die Entlarvung des Syndroms und somit die Diagnosestellung mit durchschnittlich 1,5 bis 2 Jahren stark verzögert eintritt[186] und zum anderen sich die betroffenen Kinder bedingt ihres natürlichen, psychosozialen Entwicklungsstandes gegen die schweren Misshandlungen ihrer Mütter – weder physisch noch verbal – zur Wehr setzen können.[187]
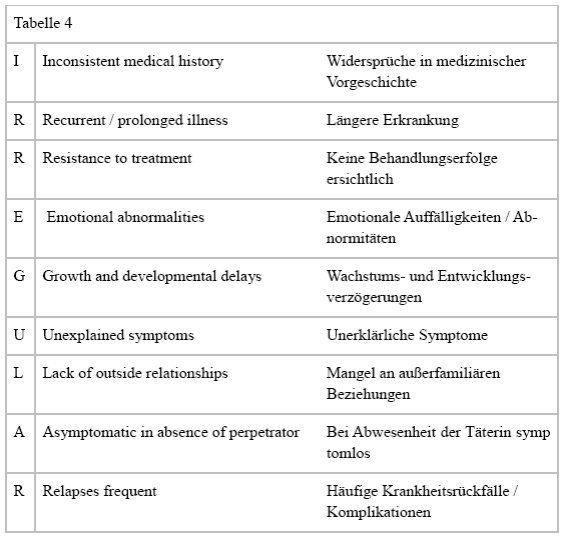
Analog zu den allgemeinen Warnhinweisen auf das Vorliegen eines MbpS existieren auch hinsichtlich der betroffenen Kinder markante Eigenschaften und Symptomkonstellationen, die sich bei genauerer Analyse im klinischen Setting offenbaren können.[188] Um Behandelnden das frühzeitige Erkennen eines möglichen MbpS zu erleichtern, haben US-amerikanische Autoren charakteristische Merkmale kindlicher MbpS-Opfer als Warnhinweise zusammengetragen und mittels einer prägnanten Gedächtnisstütze unter dem Schlagwort IRREGULAR gefasst.[189] Nachstehende Tabelle bildet jenes englischsprachige Original sowie die deutsche Übersetzung ab.
Tabelle 4: Gedächtnisstütze zur frühzeitigen Erkennung des Münchhausen-by-proxy-Syndroms: Kinder
(Quelle: Dye et al., 2013, S. 436, Layout und Inhalt modifiziert, Übers. durch Verf.)
Darüber hinaus belegen zahlreiche Studien, dass auch Geschwisterkinder der primär misshandelten Kinder ebenfalls häufig von MbpS betroffen sind, weshalb „dieses Phänomen […] Multiple-Child-Münchhausen-by-proxy-Syndrom genannt [wird]“[190]. Wie bereits bei den allgemeinen Warnhinweisen des MbpS aufgeführt, sind auffällige Krankengeschichten und Familientragödien, wie in etwa ein sudden infant death syndrome (SIDS) bzw. plötzlicher Säuglingstod[191] eines Geschwisterkindes, als alarmierendes Warnsignal zu deuten.[192] So untermauern zahlreiche Autoren seit Jahrzehnten die These, dass sich hinter einem vermeintlichen SIDS eines Kindes ebenfalls unnatürliche Todesursachen wie in etwa ein verschleierter Infantizid[193] oder auch eine schwere Form des MbpS verbergen kann.[194] Denn die Parallelen zwischen SIDS, Infantizid und tödlichem MbpS sind gravierend, zumal bei keiner dieser drei Formen eines potenziellen Kindstodes äußerliche Fremdeinwirkungen bspw. durch rohe Gewalt als Todesursache erkennbar sind.[195] Vielmehr besteht die Gefahr, dass ein mögliches Schütteltrauma (üblich bei Infantizid) oder eine Erstickung mittels weicher Gegenstände (üblich bei MbpS) durch Sachverständige übersehen werden, sodass eine ungerechtfertigte SIDS-Diagnose als vermeintlich natürliche Todesursache benannt und somit ein Tötungsdelikt von vornherein übersehen wird.[196]
Zusammenfassend lässt sich festhalten, dass es sich bei den von MbpS betroffenen Opfern in der Regel um die eigentlich gesunden Kinder der verursachenden Mütter handelt, allerdings schließt eine chronische Erkrankung das Syndrom nicht zwangsläufig aus. Hinsichtlich der Geschlechterverteilung existieren keine Auffälligkeiten, wobei das Alter der Kinder bei Diagnosestellung durchschnittlich unter vier Jahren liegt. Nachdem jedoch die Diagnosestellung im Mittel zwischen 1,5 und 2 Jahren verzögert erfolgt, beginnen die Kindesmisshandlungen bereits im frühen Kindesalter. Auch sind auffallend häufig Geschwisterkinder – vermutlich als erste Opfer der Täterinnen – von MbpS betroffen und versterben oftmals sogar an den Folgen der schweren Misshandlungen. Hierbei handelt es sich jedoch um ein Tötungsdelikt, welches behördlicherseits oftmals unentdeckt bleibt, da das MbpS aufgrund seiner Subtilität deutliche Parallelen zu natürlichen Todesarten wie dem plötzlichen Säuglingstod aufweist. Abschließend können bei näherer Betrachtung der Fachliteratur keine weiteren charakteristischen Merkmale der kindlichen MbpS-Opfer festgestellt werden, zumal diese Kinder schlichtweg zu Opfern werden, weil sie die Söhne und Töchter ihrer Mütter sind.
3.1.2 Täterinnen
Ähnlich wie ihre Opfer entsprechen auch die verursachenden Personen des Münchhausen-by-proxy-Syndroms einem markanten Profil. Diesbezüglich werden die unterschiedlichen Täterformen bereits seit dem Jahr 1986 prototypisch in drei unterschiedliche Gruppen unterteilt.[197]
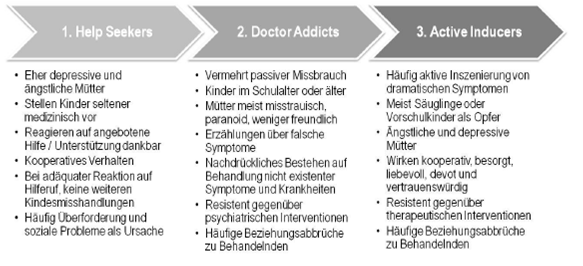
Abbildung 1: Unterteilung in drei Täterinnen-Subtypen
(Quelle: Lorenc, 2011, S. 4; Saimeh, 2010, S. 63, Layout und Inhalt modifiziert)
Dabei handelt es sich – je nach Datenlage – in 90 bis 98% aller bekannten MbpS-Fälle um Frauen, in 85% gar um die leiblichen Mütter[198] der kindlichen Opfer.[199] „Diese Frauen sind in der Regel aber nicht psychotisch und auch nicht geistig zurückgeblieben“[200], sondern vielmehr durchschnittlich bis überdurchschnittlich intelligent sowie auffallend dominant und bestimmend.[201] Gerade Active Inducers-Mütter erwecken oberflächlich betrachtet den Eindruck, gar das Klischee einer Übermutter, die gutherzig, engagiert, vertrauenswürdig, fürsorglich, aufopfernd sowie liebevoll ist, womit es ihnen optimal gelingt nicht negativ aufzufallen und möglicherweise sogar vorbildlich zu erscheinen.[202] Sie weichen ihren vermeintlich kranken Kindern nicht von der Seite, verbringen nahezu Tag und Nacht am Krankenbett dieser, schaffen es mittels ihrer permanenten Anwesenheit die Kinder regelrecht von der Außenwelt abzuschotten und gewähren ihnen somit keinerlei Möglichkeit, die kontinuierlichen Misshandlungen gegenüber dem Behandlungsteam zu artikulieren.[203]
Analog zu den artifiziellen Störungen sind diese Frauen medizinisch gut vorgebildet, in etwa durch eine absolvierte medizinische Ausbildung, die das realistische Erzeugen von Symptomen bei den Opfern sowie die plausible Vorstellung dieser bei Sachverständigen ermöglicht.[204] Doch obwohl einige Mütter im Vorfeld keinen medizinischen Beruf ausübten, geben sie dies dennoch vorsätzlich an, vermutlich da die (Über-)Identifikation mit dem Krankenberuf die Illusion festigt, eine liebe- und machtvolle Frau zu sein und gleichzeitig mögliche Sympathie bei den Behandelnden ihrer Kinder weckt.[205] Aufgrund dieser ungewöhnlich starken Identifikation mit dem medizinischen Team, insbesondere den Gesundheits- und Krankenpflegern, gliedern sich die Mütter symbiotisch auf der Station ein, entwickeln ungewöhnlich schnell enge, vertrauensvolle Beziehungen mit dem Klinikpersonal und versuchen so Mitgefühl durch das Vortragen ihrer langen Leidensgeschichte erfolgloser Krankenhausaufenthalte zu erwecken.[206]
Diese Frauen sind überaus in die medizinische Behandlung ihrer Kinder involviert,[207] wobei sie sich selbst in enger, gemeinsamer Zusammenarbeit mit den Ärzten als „lebensrettende Engel, denen nichts auf der Welt näher am Herzen liegt, als das Wohl ihres Kindes, welches nur aufgrund des eigenen grenzenlos aufopferungsbereiten Bemühens noch am Leben sei“[208] sehen. Weichen die Mütter ausnahmsweise von der Seite ihres Kindes, so geschieht dies ausschließlich zum Zwecke des ungewöhnlich vertrauensvollen Austausches mit dem medizinischen Personal – mit besonderem Augenmerk auf weibliche Pflegekräfte.[209]
Obwohl viele dieser Mütter bei vergleichbaren Kontakten unauffällig, gar freundlich und sympathisch erscheinen mögen, lassen sich bei näherer Betrachtung durchaus unterschiedlichste Auffälligkeiten in ihren Äußerungen feststellen, die häufig von Gefühlen der mangelnden Unterstützung in der Partnerschaft sowie von Einsamkeit und Isolation geprägt sind.[210] So klagen diese Frauen vermehrt über Schwierigkeiten in ihren Partnerschaften, in welchen sie emotional distanziert, lieblos und auffällig dominant wirken.[211] Darüber hinaus vertrauen die Frauen dem Krankenhauspersonal vorschnell intime Details ihrer eigenen Leidensgeschichten an,[212] die oftmals von emotionaler Vernachlässigung, körperlichen Misshandlungen und sexuellem Missbrauch sowie von Tendenzen zu selbstschädigendem Verhalten zeugen.[213]
Hierbei verfälschen die Mütter psychosoziale Anamnesen bewusst und berichten offenherzig über vermeintliche Familientragödien wie weiteren kranken Kindern in der Familie oder sogar von plötzlichen Todesfällen dieser.[214] Wie bereits im vorherigen Kapitel aufgeführt, stellen gerade diese Informationen ein alarmierendes Warnsignal dar, da sich hinter diesen als SIDS getarnten natürlichen Todesarten durchaus ein tödlich verlaufenes MbpS verbergen kann.[215] Berichten die Mütter darüber hinaus von eigenen exzessiven ärztlichen Konsultationen aufgrund ungewöhnlicher Krankheitsbilder oder zeigen sie ähnliche Symptome wie ihre vermeintlich kranken Kinder, ohne dass hierfür medizinisch plausible Erklärungen existieren, ist die Wahrscheinlichkeit eines Münchhausen-by-proxy-Syndroms äußerst hoch.[216]
Doch obwohl diese Mütter oberflächlich betrachtet einen fürsorglichen Eindruck erwecken, so bleiben sie dennoch bei akuten Krisenzuständen – in etwa durch einen Atemstillstand ihres Kindes oder bei Verschlechterung von Laborwerten – ungewöhnlich gelassen[217] und scheinen darüber hinaus „jede medizinische Maßnahme am Kind, und sei sie noch so belastend, schmerzhaft oder gefährlich für dieses, [zu begrüßen]“[218]. Hierbei beteiligen sich die Mütter überaus engagiert und involviert im diagnostischen bzw. medizinischen Prozess und bringen eigene Ideen zum weiteren Prozedere mit auffälligem Wunsch nach invasiven Maßnahmen ein.[219] Die Beziehung zwischen den Müttern und Ärzten scheint mütterlicherseits geprägt von passiver Aggressivität, denn einerseits präsentieren sich die Täterinnen gegenüber den Ärzten devot und verleihen ihnen somit eine Art Einzigartigkeit; andererseits stellen sie jedoch die ärztliche Kompetenz bei geringsten vorgebrachten Zweifeln an Therapiemaßnahmen infrage.[220] Ein Verhalten, das bei kritischer Würdigung äußerst paradox erscheint, insbesondere da es den von den Müttern eigens auferlegten Anforderungen an eine Übermutter nicht gerecht wird. Ähnlich widersprüchlich erscheint zudem die Tatsache, dass die Täterinnen ihren Kindern willentlich Schaden zufügen, gleichzeitig jedoch versuchen den eigens zugefügten Schaden durch die Zuführung des Kindes zu einem medizinischen Versorgungssystem zu relativieren.[221]
Doch neben den Haupttäterinnen werden in der Literatur des Öfteren ebenfalls sog. unwissende Komplizen, gar Mittäter beschrieben, bei denen es sich – anders als eventuell an dieser Stelle vermutet – nicht um die Partner der Täterinnen, sondern vielmehr um die Ärzteschaft handelt.[222] So sollen „25% aller den Kindern beigebrachten Verletzungen […] alleine auf das Konto des medizinischen Personals [gehen]“[223]. Durch Manipulationen verleiten Täterinnen ahnungslose Ärzte zu medizinisch nicht indizierten Prozeduren, indem sie Symptome täuschend real schildern, verfälschen oder artifiziell erzeugen.[224] In der Absicht, dem vermeintlich kranken Kind mittels eines medizinischen Eingreifens zu helfen, werden Ärzte unwissentlich zu teils schweren Kindesmisshandlungen verleitet und somit zu Handlangern der Täterinnen degradiert.[225] Demzufolge können jene unwissenden Ärzte aufgrund dieser skrupellosen Instrumentalisierung[226] als Täter und zugleich als Opfer bezeichnet werden.[227] Somit muss das medizinische Personal bei einer Entlarvung des MbpS mit dem (Schuld-)Gefühl umgehen, zu Kindesschädigern geworden zu sein, da sie dem Kind wiederholt, durch teils invasive Behandlungen, Schaden zugefügt haben[228] – Eine Erkenntnis, die ärztlicherseits oft zu Wut, Ärger und Frustration führt.[229]
Zusammenfassend handelt es sich bei den verursachenden Personen des Münchhausen-by-proxy-Syndroms in 85% um die leiblichen Mütter der vermeintlich kranken Kinder. Diese Frauen erwecken im oberflächlichen Kontakt einen adäquaten Eindruck, vielmehr scheinen sie das Ideal einer liebevollen Mutter zu verkörpern. Die Täterinnen sind medizinisch gut vorgebildet, z. B. durch eine Ausbildung im Gesundheitswesen, weshalb es ihnen gelingt, Symptome und Krankheitsbilder ihrer Kinder authentisch vorzutragen, zu manipulieren oder artifiziell zu erzeugen. Während häufiger Krankenhausaufenthalte sind die Frauen darum bemüht, eine vertrauensvolle Beziehung zum Krankenhauspersonal aufzubauen. Hierbei verfolgen sie das Ziel, Mitgefühl zu erwecken, indem sie überaus schnell, gar distanzgemindert intime Details ihres scheinbar tragischen Lebens- und Leidensweges nach außen tragen. Somit gelingt es den Täterinnen, mittels ihrer scheinbar freundlichen Art das Behandlungsteam dahingehend zu blenden, dass offensichtlich paradoxes Verhalten mütterlicherseits nicht (mehr) als auffällig wahrgenommen wird. Doch neben den Haupttäterinnen werden auch Ärzte in der Literatur als Opfer und zugleich als unwissende Komplizen, gar Mittäter bezeichnet, da sie durch die authentischen Manipulationen und in der Absicht, dem kranken Kind zu helfen, durch die Täterinnen instrumentalisiert und letztlich unwissentlich zur Kindesmisshandlung verleitet werden.
3.1.3 Soziales Umfeld
Eine Frage, die sich bei näherer Betrachtung des Münchhausen-by-proxy-Syndroms zwangsläufig stellt, ist, wie es den Täterinnen teilweise über Jahre hinweg gelingt, die subtilen Kindesmisshandlungen vor ihrem sozialen Umfeld – darunter Partnern und Eltern – zu verheimlichen.
Der Umgang der Mütter mit anderen Mitgliedern ihrer Kernfamilie als auch ihrer Ursprungsfamilie wird – verglichen mit dem primär vorgestellten Kind, welches förmlich mit Liebe überschüttet wird – oftmals als emotional distanziert, lieblos und kalt beschrieben.[230] Das emotional distanzierte Verhältnis zu den Eltern der Frauen liegt vermutlich darin begründet, dass sie in ihrer eigenen Kindheit häufig interfamiliäre emotionale, psychische als auch physische Gewalterfahrung erlebten.[231] Auffällig ist, dass hinsichtlich der Geschwisterkinder, die nicht Opfer des MbpS werden, ein deutliches Fürsorgegefälle bzw. eine relative Nachlässigkeit seitens der Mütter zu beobachten ist, zumal sie ihre gesamte Aufmerksamkeit dem Opfer und somit sprichwörtlich ihrem Sorgenkind widmen.[232] Werden die Geschwisterkinder hingegen Opfer des MbpS, so häufen sich in diesen Familien vermeintliche Tragödien wie das Leiden weiterer Kinder an ähnlich skurrilen Krankheitsbildern und/oder ein plötzlicher Säuglingstod eines Kindes.[233]
Für die Partner der Täterinnen gilt, dass sie „in diesen Familien praktisch niemals an der heimlichen Gewalt am Kind beteiligt [sind], weil sie die Kinder völlig ihren Frauen überlassen, von denen sie selbst wie Kinder abhängig sind“[234]. Nachdem sich viele dieser Männer als Alleinversorger der Familie definieren, sind sie oftmals sowohl körperlich als auch emotional von dem jeweiligen Familiensystem distanziert.[235] Sie spielen im Leben der Familie lediglich eine Nebenrolle, stehen meist gewollt im Hintergrund und sind nur in Maßen in die Behandlung ihrer Kinder involviert.[236] Vielmehr haben die Väter nur wenig mit der Erziehung ihrer Kinder gemein, scheinen überfordert von der vermeintlichen Erkrankung des Kindes zu sein und verspüren wenig Interesse am Wohlergehen dieser.[237] Häufig berichten die Mütter von emotionaler Distanz zu ihren Partnern, wobei diese Distanz vermutlich von den Frauen selbst ausgeht.[238] Ferner sind jene Männer ihren Partnerinnen intellektuell deutlich unterlegen und ordnen sich ihrem dominanten Auftreten nahezu devot unter.[239] Wahrscheinlich bezwecken die Täterinnen so viel Abhängigkeit wie möglich sowohl bei ihren Partnern als auch bei ihren Kindern herzustellen.[240]
Als wahrscheinlich gilt, dass die Väter die Kindesmisshandlungen ihrer Partnerin durchaus wahrnehmen, indem sie bspw. Zweifel an der mutmaßlichen Krankheitsgenese des Kindes hegen; allerdings ignorieren, leugnen oder verharmlosen die Väter diese berechtigten Zweifel, wodurch sie eine Beendigung der Kindesmisshandlungen verhindern und so ihr Kind schutzlos der misshandelnden Partnerin ausliefern.[241] Analog kann dies mit interfamiliärem sexuellen Missbrauch verglichen werden, bei dem viele Mütter den Missbrauch durch die Väter an ihren Kindern – die hierbei zur Bedürfnisbefriedigung instrumentalisiert werden – ignorieren, verdrängen und/oder schier nicht wahrhaben wollen; allerdings kommt es beim MbpS zu einer Rollenumkehr, da es hier in der Regel die Väter sind, die ihre Augen gegenüber den schweren Misshandlungen ihrer Partnerinnen verschließen.[242]
Über weitere Akteure des sozialen Umfeldes wie Freunde lassen sich lediglich vage Aussagen treffen, zumal sich im Leben der Familie zwangsläufig alles um die vermeintliche Erkrankung des Kindes zu drehen scheint. Nachdem die Mütter ihre Kinder gekonnt von der Außenwelt isolieren,[243] enthalten sie diesen somit die Möglichkeit vor, weitere soziale Kontakte außerhalb der Familie, etwa durch einen Kindergarten- oder Schulbesuch zu knüpfen, weshalb die Kinder nur wenige Kontakte außerhalb der Familie besitzen und oftmals unter Einsamkeit leiden.[244]
Zusammenfassend lässt sich festhalten, dass es Täterinnen mittels ihrer permanenten Präsenz gelingt, die Kinder regelrecht von ihrer sozialen Umwelt abzuschotten, sodass den Opfern kaum Möglichkeiten eingeräumt werden, sich jemandem zu offenbaren. Auch scheinen die Mütter nicht nur äußerst manipulativ und berechnend vorzugehen, was die Vortäuschung der Krankheit ihrer Kinder anbelangt, sondern auch bei der Wahl ihres Partners und sozialen Umfeldes. So sind Väter, wenn sie eine Beziehung mit der Kindesmutter führen, oftmals sowohl psychisch als auch physisch von dem Familiensystem distanziert und spielen somit eine Nebenrolle im Leben des Kindes und der Partnerin. Vielmehr zeigen die Väter nur wenig Interesse am Wohlergehen ihrer Kinder, weshalb davon auszugehen ist, dass sie die Augen vor den Misshandlungen ihrer dominanten Partnerinnen verschließen, zumal sie selbst von ihren Frauen abhängig sind.
3.1.4 Symptomatik, Manipulationsstrategien und Taten
Anders als vielfältige Formen der körperlichen Kindesmisshandlung, die insbesondere durch direkte Gewalteinwirkungen der verursachenden Person gekennzeichnet sind, tritt das Münchhausen-by-proxy-Syndrom hingegen wesentlich subtiler, kontrollierter, geplanter, systematischer und indirekter in Erscheinung.[245] Wie die nachstehende Abbildung aufzeigt, existieren hierbei vier unterschiedliche Formen bzw. Schweregrade der artifiziellen Fabrikation, die sich stufenweise steigern, wobei sich die Misshandlungen durch die Mütter nicht zwangsläufig an diesem theoretischen Schema orientieren müssen. Demzufolge können Krankheitsfabrikationen auf der ersten Schweregradstufe (Übertriebene Schilderung) verweilen, ohne sich jemals zur aktiven Manipulation, also der schwersten Form der Fabrikation, zu steigern.
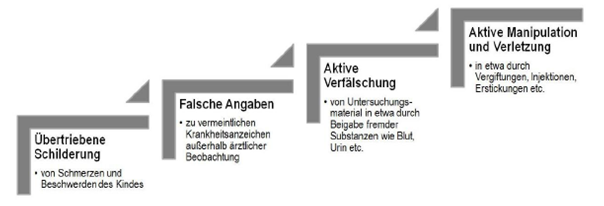
Abbildung 2: Stufen artifizieller Fabrikation nach Schweregraden
(Quelle: Noeker et al., 2011, S. 267, Layout und Inhalt modifiziert)
Folglich wird im Wesentlichen dahingehend unterschieden, ob die Symptome eines Kindes durch die Mutter simuliert oder tatsächlich produziert werden.[246] Dabei können „[a]lle Organsysteme und Störungen aus allen Bereichen der Medizin […] betroffen sein bzw. von den Müttern berichtet werden“[247]. Statistisch gesehen werden hierbei epileptische Anfälle, Apnoen, unerklärliche Blutungen, wiederholtes Erbrechen sowie Durchfälle am häufigsten durch die Täterinnen übertrieben geschildert bzw. falsch angegeben.[248] Die wesentliche Schwierigkeit besteht darin, dass all diese Symptome ohne medizinische Vorkenntnisse ausreichend beschreibbar sind und darüber hinaus (zu) oft ohne ärztliche Beobachtung behandelt werden.[249]
Bei der aktiven Verfälschung gehen die Täterinnen einen Schritt weiter, indem sie Untersuchungsmaterial und Krankenunterlagen ihrer Kinder aktiv und bewusst manipulieren,[250] „wobei Mütter z. B. Fremdsubstanzen oder eigenes Menstruationsblut dem Urin, Kot oder Erbrochenen ihrer Kinder zufügen und somit entsprechende, teils schmerzhafte Untersuchungsprozeduren in Gang setzen“[251]. Bei einer kritisch analysierenden Betrachtung der simulierten Fabrikation mittels übertriebener bzw. falscher Schilderung sowie aktiver Verfälschung erfolgt zwangsläufig die ernüchternde Erkenntnis, dass das Kind nicht aktiv bzw. direkt durch die Täterin misshandelt wird. Allerdings ist auch dieses manipulativ simulierende Vorgehen aus moralischer und letztlich auch aus rechtlicher Perspektive hoch diskutabel, da die Mütter erst durch die stellvertretende Krankheitssimulation bei ihren Opfern in den Stand versetzt werden, die indirekte Kindesmisshandlung mittels medizinischer Untersuchungsprozeduren und Behandlungen wiederholt zu provozieren, sodass durchaus ein Schaden zum Nachteil des Kindes entsteht.[252]
Das tatsächliche Erzeugen von Krankheitssymptomen lässt hingegen keinen Zweifel an der aktiven Kindesmisshandlung durch die Mütter zu.[253] Am häufigsten fabrizieren die Täterinnen hierbei Blutungen, zerebrale (Krampf-)Anfälle, Bewusstseinsstörungen, Atemstillstände, Vergiftungen, rezidivierende Durchfälle und Erbrechen, Entzündungen, Fieber sowie dermatologische Ausschläge bei ihren kindlichen Opfern.[254] Um diese mutmaßlichen Krankheitszustände bei ihren Stellvertretern authentisch inszenieren zu können, greifen Täterinnen auf ihr umfassendes medizinisches bzw. pharmakologisches Wissen zurück,[255] wobei der Phantasie und den Möglichkeiten der Mütter, etwa durch ihre medizinischen Vorkenntnisse sowie das Internet, kaum Grenzen zu setzen sind.[256] Hierbei stellt gerade die Verlegung der Atemwege zum Zwecke der inszenierten Atemstillstände, das sog. „Anersticken“[257] mittels weicher Auflagen wie Kissen oder auch Plastiktüten, eine der schwersten und gefährlichsten Formen der manipulierten Krankheitsbilder dar und führte bereits wiederholt zu Todesfällen.[258]
Aber auch die Verabreichung hochdosierter, nicht verordneter Medikamente sowie Gifte, die Opfern üblicherweise oral und/oder intravenös durch die Täterinnen zugeführt werden, birgt ein enormes Risiko für die Gesundheit und das Leben der Kinder aufgrund möglicher Unverträglichkeiten und Nebenwirkungen.[259] Die in der Literatur bekannte Liste von typischerweise verabreichten Medikamenten und Toxinen ist vielfältig und erweitert sich nahezu mit jedem neu aufgedeckten MbpS-Fall.[260] So verabreichen die Täterinnen ihren Opfern üblicherweise frei erhältliche Medikamente und/oder giftige Substanzen in erhöhten Dosen, wie z. B. handelsübliches Paracetamol, Antidepressiva, Arsen, Bleiche, Insulin, Ätzmittel, blutverdünnende Medikamente, Kochsalz, Benzin, Abführ- und Brechmittel, Kohlenmonoxid, Beruhigungsmittel, Rattengift, Rauschgifte und führen so oben aufgeführte Krankheitsbilder täuschend echt herbei.[261] So können bei Verabreichung bestimmter Beruhigungsmittel bzw. Rauschgifte wie Barbiturate apathische Bewusstseinsstörungen bei den Kindern hervorgerufen werden, sodass Ärzte diese womöglich als neurologische Erkrankung fehldeuten und entsprechende invasive Untersuchungsprozeduren einleiten.[262] Demnach nehmen die kindlichen Opfer, neben den direkten und indirekten Kindesmisshandlungen durch die Täterinnen und das medizinische Personal, zusätzlich Schaden durch die Zufuhr von medizinisch nicht indizierten Medikamenten sowie Toxinen, die bereits bei erstmaliger Verabreichung bleibende Schäden verursachen können.[263]
Zusammenfassend lässt sich festhalten, dass vier unterschiedliche Schweregrade der artifiziellen Fabrikation existieren, wobei diese hauptsächlich dahingehend unterschieden werden, ob Symptome bei den Opfern simuliert oder tatsächlich produziert werden. Die Täterinnen machen sich hierbei ihre medizinischen und pharmakologischen Kenntnisse zu Nutze, wodurch es ihnen gelingt, Symptome täuschend echt zu schildern, zu manipulieren oder artifiziell zu erzeugen. Dabei reicht das Spektrum von mutmaßlich beobachteten epileptischen Anfällen, über Verfälschung von Untersuchungsmaterialen bis hin zu inszenierten Atemstillständen durch aktives „Anersticken“[264]. Bei jeder Form der künstlichen Krankheitsfabrikation nehmen die Täterinnen willentlich und wissentlich in Kauf, dass ihre Kinder vielfältigen Schaden erleiden könnten. Denn sowohl aufgrund direkter Missbrauchshandlungen durch die Täterinnen als auch durch indirekte Schädigungen mittels unnötiger, schmerzhafter Prozeduren sowie durch mögliche Medikamentennebenwirkungen besteht ein hohes Risiko bleibender Schäden für die Opfer.
3.2 Ursachen der Kindesmisshandlung und Motivationslagen der Täterinnen
Seit Jahrzehnten beschäftigt die Frage nach den Ursachen der schweren Kindesmisshandlung mittels des Münchhausen-by-proxy-Syndroms und der hierbei zugrundeliegenden Motivationslagen der Täterinnen, Sachverständige weltweit. Jedoch existiert bis dato kein allgemeingültiges und in allen Aspekten überzeugendes Erklärungsmodell für die Entstehung und das Auftreten des Syndroms,[265] weshalb sich unterschiedliche Erklärungsansätze aneinanderreihen.
Zweifellos ist bei der Suche nach den Ursachen des Syndroms zunächst von einer Annahme auszugehen: Die subtile Form der Kindesmisshandlung muss – zumindest aus subjektiver Perspektive – einen Sinn und Zweck für die Täterinnen erfüllen.[266] So ist das Hauptmotiv der Täterinnen, welches in nahezu jeder einführenden Literatur im Kontext MbpS genannt wird, der Wunsch, stellvertretend (by proxy) die Krankenrolle durch das Krankmachen des eigenen Kindes einzunehmen.[267] Somit versuchen die Mütter aus dem Krankenstand ihrer Kinder einen eigennützigen, psychischen Gewinn zu erzielen.[268] Hierbei ist z. B. die familiäre sowie öffentliche Bewunderung und Anerkennung für die selbstlose Aufopferung, Fürsorge und Geduld der liebenden Mutter für ihr vermeintlich krankes Kind als vergleichbarer Gewinn bzw. Belohnung für die Täterinnen zu verstehen.[269] Gekrönt wird diese Bewunderung zusätzlich durch die ungeteilte Aufmerksamkeit, Zuwendung und das Mitleid der medizinischen Versorger, die sich hingebungsvoll und engagiert um das kranke Kind – aber auch die mitleidende Mutter – kümmern.[270]
Doch obwohl das Verlangen der Täterinnen nach aufrichtiger Aufmerksamkeit als Hauptmotiv in bestimmtem Maße nachvollziehbar erscheint,[271] zumal es narzisstische Bedürfnisse befriedigt und den Selbstwert steigert, bleiben bei kritischer Betrachtung dennoch elementare Fragen unbeantwortet. Zum einen lässt sich aus dem Hauptmotiv nicht ableiten, weshalb sich bei den Betroffenen letztlich der explizite Wunsch der Erlangung eines stellvertretenden Krankenstatus derart pathologisch manifestieren kann. Zum anderen keimt die Frage auf, aus welchen Gründen diese Frauen gerade den Weg der subtilen Misshandlungen und nicht z. B. den Weg einer Schauspielkarriere oder ähnlichem wählen, um ihr immenses Verlangen nach Aufmerksamkeit zu stillen. Die Antworten auf diese Fragen liegen in den kranken Seelen der Mütter.[272]
So belegen Studien der 90er, dass das MbpS eine hohe Komorbidität zu psychischen Störungen aufweist; so waren rund 21% der explorierten Täterinnen im Verlauf ihres Lebens mindestens einmal stationär in einer psychiatrischen Anstalt untergebracht, 71% nahmen hingegen ambulante psychotherapeutische Hilfemaßnahmen in Anspruch.[273] Insgesamt 87% dieser explorierten Täterinnengruppe zeigten psychische Auffälligkeiten, wobei keine spezifisch waren.[274] Allerdings wiesen 65% der Probandinnen Merkmale vielfältiger Persönlichkeitsstörungen, darunter vor allem Merkmale antisozialer, Borderline, narzisstischer sowie histrionischer Persönlichkeitsstörungen auf.[275] Bis dato wird bei diagnostischen Einschätzungen der Mütter besonders auf depressive Syndrome und Persönlichkeitsstörungen verwiesen.[276]
Nachstehende Tabelle bildet eine Übersicht spezifischer Persönlichkeitsstörungen, die hinsichtlich einer möglichen MbpS-Komorbidität relevant sein könnten, ab.
Tabelle 5: Komorbidität des Münchhausen-by-proxy-Syndroms mit spezifischen Persönlickeitsstörungen
(Quelle: Gerrig, 2015, S. 588; DIMDI, 2016b, zuletzt geprüft am 19.05.2016, Layout und Inhalt modifiziert)
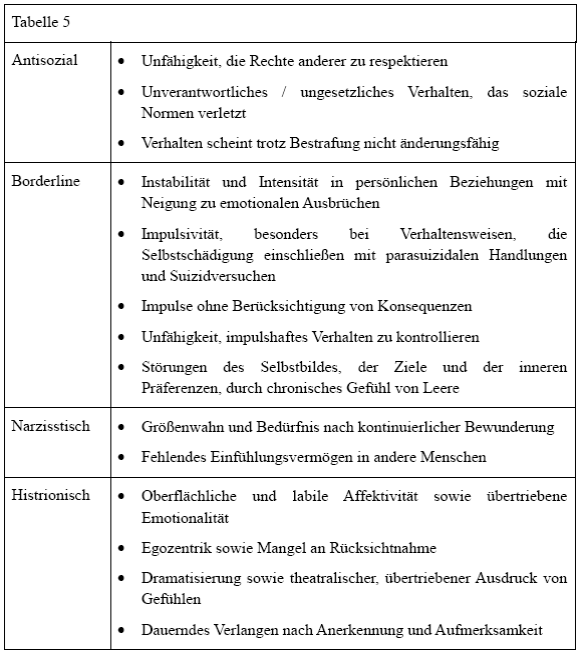
Bei vergleichender Betrachtung individueller Merkmale dieser Persönlichkeitsstörungen, weisen sie – mehr oder minder – auffällige Überschneidungen und Gemeinsamkeiten mit dem Münchhausen-by-proxy-Syndrom auf. So scheint bspw. nahezu jedes Merkmal der histrionischen Persönlichkeitsstörung ebenfalls auf MbpS-Mütter zuzutreffen, allerdings mit dem wesentlichen Unterschied, dass es diesen Müttern gelingt, ihre psychopathologischen Auffälligkeiten derart zu kompensieren,[277] sodass eine oberflächliche soziale Interaktion unauffällig erscheint.[278] Allerdings treten diese psychischen Auffälligkeiten bzw. Persönlichkeitsstörungen bei den Betroffenen nicht zwangsläufig separat auf, sondern in unterschiedlichsten Mischformen und Variationen,[279] z. B. eine kombinierte Persönlichkeitsstörung[280] mit narzisstischen sowie histrionischen Merkmalen.
Allerdings können Persönlichkeitsstörungen alleine keine umfassende Erklärung für die schweren Misshandlungen des MbpS bieten; denn gemessen an dieser Hypothese, müssten unzählige Menschen mit psychopathologischen Erkrankungen, ihre Kinder zwangsläufig auf vergleichbar schwere und subtile Art und Weise misshandeln – doch dem ist nachweislich nicht so.[281] Entsprechend ist es in Anbetracht der Komplexität des MbpS schlichtweg nicht ausreichend, lediglich von einem Ursachengefüge wie Persönlichkeitsstörungen auf das paradoxe Verhalten der Mütter zu schließen, zumal den subtilen Kindesmisshandlungen multikausale sowie multidimensionale Erklärungsmodelle zugrunde liegen.[282]
Denn so verweisen weitere Studien neben Persönlichkeitsstörungen ebenfalls auf das gehäufte Auftreten somatoformer Störungen, Essstörungen, Angststörungen, artifizieller Störungen, Simulationen, wiederholtes selbstschädigendes Verhalten sowie Pseudologia phantastica unter explorierten MbpS-Täterinnen.[283] Seltener hingegen sind Intelligenzminderungen, intermittierende Beeinträchtigungen der Realitätswahrnehmung und/oder wahnhafte Störungen, in denen die Frauen tatsächlich davon überzeugt sind, dass ihre Kinder krank sind, zumal es sich bei den Täterinnen um keine Frauen handelt, die psychotisch sind, sondern vielmehr um Frauen, die intelligent und hoch manipulativ sind.[284] Es scheint, als würden die narzisstischen Bedürfnisse dieser Täterinnen derart überwiegen, sodass elementare biologische Schutzmechanismen zum Wohle des Kindes schlichtweg ausgehebelt werden.[285] Dabei sind die Täterinnen „sich in den meisten Fällen – auch wenn dies nicht oder erst viel später zugegeben wird – der Missbrauchshandlungen sehr wohl bewusst, verstehen aber kaum ihre eigenen Motivationen und fühlen sich häufig in einer für sie selbst unverständlichen Weise dazu getrieben“[286].
Dieser intrinsische, allerdings nicht zugängliche Impuls, ist analog zu der im Vorfeld beschriebenen artifiziellen Störung, die deutlichen Sucht- und Zwangscharakter aufweist, zu verstehen.[287] Betroffene entwickeln eine zwanghafte Neigung sich kontinuierlich selbstschädigende Verletzungen zuzufügen, in der Hoffnung Kontrolle über ihren eigenen Körper und Geist sowie stressbelastete Situationen (zurück) zu gewinnen.[288] Doch der wesentliche Unterschied ist, dass MbpS-Mütter nicht den eigenen Körper schädigen wie Patientinnen mit artifiziellen Störungen, sondern vielmehr ihre psychischen Befindlichkeiten über die Körper ihrer Kinder regulieren.[289]
Um zu verstehen, wie sich ein vergleichbarer Impuls derart in den betroffenen Frauen manifestiert hat, müssen die individuellen Biografien – hier insbesondere die Kindheit – der Mütter als weiteres Puzzleteil herangezogen werden.[290] Nach Freud sind erlebte Traumata in der Kindheit als Schlüssel zu psychischen Auffälligkeiten im Erwachsenenalter zu verstehen, zumal viele seelische Symptome regressiv sind, demnach auf die Kindheit zurückgehen.[291] Wie bereits bei den charakteristischen Merkmalen der Täterinnen in Kürze beschrieben, war die Mehrzahl der MbpS-Mütter in ihrer Kindheit selbst von Vernachlässigungen durch die Eltern, psychischen und/oder physischen Misshandlungen sowie sexuellem Missbrauch betroffen,[292] weshalb in diesem Kontext von unbewältigten Traumata gesprochen wird.[293] So berichten lediglich 18% der Täterinnen über eine sichere, gefestigte Bindung zu ihren Eltern, in Hinblick auf ihre Kindheit.[294]
Nicht selten hegen diese Frauen deshalb bereits in jungen Jahren einen starken Kinderwunsch.[295] Dabei stellen sie an sich selbst den überaus gesteigerten Anspruch, alles besser zu machen als ihre eigenen Eltern, sodass sie nahezu realitätsentfremdet versuchen, vorbildliche, gar perfekte Mütter voller Liebe und Geduld für ihre eigenen Kinder zu sein.[296] Allerdings scheitern die jungen Frauen an ihren selbstauferlegten hehren Ansprüchen an eine Übermutter massiv, da sie insbesondere aufgrund ihrer eigenen Misshandlungsvergangenheit niemals die Mütterlichkeit, die sie für eigene Kinder dringend benötigen, verinnerlichen konnten.[297] So sind diese Mütter nicht in der Lage ihren Kindern bedingungslose Liebe zu schenken, vielmehr empfinden sie ihren Kindern gegenüber tiefgreifende Hassgefühle, da das Kind in ihrer Wahrnehmung ein negativ besetztes Objekt mit ausschließlich schlechten Merkmalen ist.[298]
Darüber hinaus empfinden die Frauen ihre Kinder als Bedrohung, können die Vitalität des Kindes nicht ertragen und verspüren das Gefühl, mit der Geburt einen vollständigen Kontrollverlust über ihr Leben erlitten zu haben, zumal das Kind ein forderndes und gleichzeitig von der Mutter abhängiges Individuum ist.[299] Die Frauen finden in der artifiziellen Krankheitserzeugung bei ihren Kindern eine mutmaßliche Lösung, die ihnen das Gefühl vermittelt, uneingeschränkte Kontrolle über ihr eigenes Leben als auch über das Wohl, das Leben und den Tod des eigenen Kindes inne zu haben.[300]
Aufgrund jener traumatischen Lebensereignisse, wie den schweren körperlichen Misshandlungen und/oder dem sexuellen Missbrauch, entwickeln betroffene MbpS-Mütter ein gestörtes, gespaltenes, entfremdetes und im Allgemeinen negatives Verhältnis zu ihrem eigenen Körper.[301] Dabei wird dieser nicht als Teil ihrer selbst, sondern vielmehr als entfremdetes Objekt wahrgenommen, weshalb ein wertschätzender Zugang zum eigenen Körper und den eigenen Gefühlen oftmals fehlt.[302] Darüber hinaus erfahren die Frauen mit der erlebten körperlichen und/oder sexualisierten Gewalt im Allgemeinen einen erheblichen Kontrollverlust, der in vermeintlich harmlosen Situationen, wie z. B. bei zu engem Körperkontakt in öffentlichen Verkehrsmitteln, auch Jahre später immer wieder getriggert werden kann.[303] Um vergleichbar stressbelastete, überwältigende und letztlich unkontrollierbare Affekte zu regulieren, neigen viele Menschen mit chronischen Traumatisierungen in der Kindheit zu selbstverletzendem Verhalten, um sich selbst zu stabilisieren und somit wieder Kontrolle über die stressbelastete Situation sowie die hiermit verbundenen Emotionen zurückzugewinnen.[304] Denn die „Angst vor dem Einbrechen, dem Kontrollverlust, der Überschwemmung von unkontrollierbaren Zuständen“[305] begleitet Betroffene kontinuierlich, allerdings vielfach unbewusst.
Von diesem autoaggressiven Verhalten weicht das Münchhausen-by-proxy-Syndrom an dieser Stelle jedoch maßgeblich ab, da die Mütter ihr extrem gestörtes Verhältnis zu ihrem eigenen Körper auf ihre Opfer übertragen und letztlich nicht mehr zwischen den eigenen und den Bedürfnissen ihrer Kinder unterscheiden können.[306] Die Frauen nehmen ihr Kind nicht als eigenständiges Wesen, sondern lediglich als eine Art erweitertes Körperteil ihres Selbst wahr, weshalb die Grenzen zwischen Selbst und Objekt letztlich verschwimmen.[307] „Das kindliche Opfer kann dadurch subjektiv betrachtet mitunter wie ein zur Mutter selbst gehöriger Körperteil, beispielsweise wie die eigene Haut, erlebt und dementsprechend manchmal fürsorglich gepflegt und manchmal auch quälerisch verletzend behandelt werden“[308]. Demnach ist das Kind aus mütterlicher Perspektive ein erweitertes Selbst[309] bzw. eine leere Leinwand, auf die sie eigene negative, kranke und belastende seelische Anteile projizieren, zusätzlich manipulieren und letztlich unter Kontrolle halten können.[310] Ein ins Extreme gesteigertes, pathologisches Verhalten, das aus Sicht der Mütter als Abwehrmechanismus des Ichs zu sehen ist und als sog. projektive Identifikation bezeichnet wird.[311] Denn durch die Wahrnehmung des Kindes als abgespaltenes, erweitertes Körperteil gelingt es den Frauen mittels der Verletzung ihrer Kinder die eigenen kontinuierlichen innerseelischen Spannungszustände, zumindest kurzzeitig, zu entlasten – allerdings zum erheblichen Nachteil ihrer Kinder.[312] Kurzum geben diese Mütter ihre eigens erlebte Destruktivität transgenerational an ihre Kinder unvermittelt weiter; somit werden aus den Müttern, die selbst jahrelang Opfer waren, erbarmungslose Täterinnen.[313]
Psychoanalytisch wird diese enge Beziehung zwischen Mutter und Kind als symbiotisch bezeichnet, wobei dieser Begriff zunächst wertfrei besetzt ist, da er primär einen notwendigen natürlichen Lebensprozess der Entwicklung des Menschen im Uterus sowie in der frühesten Kindheit beschreibt.[314] Doch bezogen auf das MbpS meint es die unnatürliche, ins pathologische Extrem gesteigerte, symbiotische Beziehung zwischen der misshandelnden Mutter und dem wehrlosen misshandelten Kind. Es scheint gar so, als hätte die Schwangerschaft, in der das Kind durchaus mehrere Monate Bestandteil des mütterlichen Körpers war, niemals geendet. Aus mütterlicher Sicht ergibt sich demnach, dass die Körper des Kindes und der Mutter willkürlich gegeneinander austauschbar sind – gerade in Momenten des selbstschädigenden Verhaltens.[315]
Denn obwohl die Frauen selbst oftmals in ihrem Leben Schmerzen und Leid erfahren haben, sind sie aufgrund dieser anhaltenden Traumatisierungen derart von ihrer eigenen Körper- und Gefühlswelt entfremdet, sodass sie nicht mehr in der Lage sind, den Leidensdruck ihrer eigenen Kinder nachzuempfinden.[316] Nachdem die Kinder für die Frauen lediglich ein erweitertes Selbstbild und kein eigenständiges Subjekt sind, treten sie ihnen genauso gleichgültig, empathie- und mitleidlos gegenüber wie sich selbst.[317] Indem die Täterinnen ihre Kinder mittels einer ungezügelten Aggressivität quälen, quälen sie sich letztlich selbst.[318] Entsprechend geht es aus mütterlicher Sicht „nicht um den konkreten anderen Menschen, um das konkrete andere Lebewesen, das konkrete andere Kind – hier geht es um“[319] die Täterin selbst.
„Die Mütter scheinen wie süchtig nach der Existenz eines von ihnen auf Leben und Tod abhängigen Kindes“[320]. Mittels der Kindesmisshandlungen reinszenieren die Täterinnen zwanghaft ihre eigenen Traumatisierungen immer wieder, mit dem Ziel, sich nie wieder so macht- und kontrolllos zu fühlen und stabilisieren sich somit auf Kosten ihrer Kinder.[321] Demzufolge erhalten sich diese Frauen paradoxerweise selbst am Leben, indem sie ihre Kinder dosiert und kalkuliert in Lebensgefahr bringen, in einigen Fällen sogar partiell töten.[322] Gleichzeitig stellen sie ihren Kindern – im übertragenen Sinne sich selbst – in diesen Momenten eine hochkompetente Mutter zur Seite, die ihrem kranken Kind aufopferungsvoll, liebevoll und schützend beisteht.[323] Sie geben sich in diesen Momenten selbst etwas, das ihnen in ihrer eigenen Kindheit offensichtlich fehlte: Eine schützende, liebevolle Mutter.[324] Doch dabei steigern sich die Frauen in ein pathologisches Extrem, indem sie sich gezwungen sehen „ihre innere Welt immer wieder [zu] retten, das Innere Kind immer wieder neu [zu] beleben, immer wieder ins Leben zurück[zu]holen, an ihrem Kind ihr inneres Drama ab[zu]handeln“[325].
- Arbeit zitieren
- Marina Filchner (Autor:in), 2016, Das Münchhausen-by-proxy-Syndrom, München, GRIN Verlag, https://www.grin.com/document/374772
Kostenlos Autor werden
























Kommentare